ABAXON
ROEMMERS
10
Agente antitrombótico, inhibidor directo del factor Xa de la coagulación.
Composición.
Cada comprimido recubierto contiene Rivaroxaban 10,00 mg. Excipientes: Celulosa microcristalina 49,50 mg; Lactosa monohidrato 32,00 mg; Croscarmelosa sódica 3,00 mg; Hidroxipropilmetilcelulosa 3,50 mg; Lauril sulfato de sodio 1,00 mg; Estearato de magnesio 1,00 mg; Alcohol polivinílico 2,00 mg; Dióxido de titanio 1,25 mg; Talco 0,74 mg; Polietilenglicol 3000 1,01 mg.
Farmacología.
Rivaroxaban es un inhibidor altamente selectivo del factor directo Xa, biodisponible a nivel oral. La activación del factor X al factor Xa (FXa) mediante la vía intrínseca y extrínseca, juega una función importante en la cascada de coagulación de sangre. El FXa convierte la protrombina directamente a trombina a través del complejo de la Protrombinasa y en última instancia, esta reacción deriva en la formación de coágulos de fibrina y la activación de plaquetas por la trombina. Una molécula del FXa es capaz de generar más de 1.000 moléculas de trombina, debido a la naturaleza amplificadora de la cascada de coagulación. Además, la tasa de reacción del FXa unido a la protrombinasa, aumenta 300.000 veces en comparación la del FXa libre, y causa una explosión generadora de trombina. Los inhibidores selectivos del FXa pueden eliminar la explosión amplificada generadora de trombina. Como consecuencia, varias pruebas de coagulación específicas y globales se ven afectadas por el Rivaroxaban. En seres humanos, se observó inhibición dependiente de la dosis de la actividad del factor Xa. Rivaroxaban afecta el tiempo de protrombina (TP) de una manera dependiente de la dosis. El tiempo parcial de tromboplastina activado (activated partial thromboplastin time, aPTT) y el HepTest también se prolongaron de manera dependiente de la dosis; sin embargo, no se los recomienda para evaluar el efecto farmacodinámico de Rivaroxaban. La actividad contra el factor Xa también se ve afectada por Rivaroxaban. No es necesario controlar los parámetros de coagulación durante el tratamiento clínico de rutina con Rivaroxaban. No obstante, si está clínicamente indicado, se pueden medir las concentraciones de Rivaroxaban mediante pruebas cuantitativas calibradas anti-factor Xa. Farmacocinética: Absorción: Rivaroxaban se absorbe rápidamente por vía oral y la Cmax se observa alrededor de las 2-4 horas. La absorción oral es casi completa, con una biodisponibilidad de alrededor del 80-100%, para la dosis de 10 mg, independientemente de las condiciones de ayuno/ alimento. La ingesta de alimentos no afecta el ABC ni la Cmax de Rivaroxaban a la dosis de 10 mg. Los comprimidos de 10 mg de Rivaroxaban se pueden ingerir con o sin alimentos. La variabilidad farmacocinética de Rivaroxaban entre sujetos, es moderada, con una variabilidad de entre 30-40%. La absorción de Rivaroxaban depende del sitio de liberación del medicamento en el tubo digestivo. Se reportó una disminución del 29% y del 56% en el ABC y Cmax en comparación con el comprimido, cuando se libera Rivaroxaban granulado en el intestino delgado proximal. La exposición disminuye adicionalmente si se libera el medicamento en la porción distal del intestino delgado o en el colon ascendente. Se debe evitar la administración de Rivaroxaban en la porción distal al estómago, ya que puede disminuir la absorción y la exposición del mismo. La biodisponibilidad (ABC y Cmax) de 20 mg de Rivaroxaban, administrados por vía oral como comprimido triturado y mezclado en puré de manzana o suspendido en agua y administrado por sonda nasogástrica y seguido de una comida líquida, fue comparable a la del comprimido entero. Distribución: La unión a proteínas de Rivaroxaban es de alrededor del 92 al 95%, siendo la albúmina sérica el componente de unión principal. Metabolismo y eliminación: De la dosis administrada de Rivaroxaban, se metabolizan aproximadamente 2/3; después, la mitad se elimina por vía renal y la otra mitad por vía fecal. El 1/3 restante de la dosis administrada se excreta directamente por vía renal como principio activo no modificado en la orina, principalmente mediante secreción renal activa. Rivaroxaban se metaboliza mediante el CYP3A4, el CYP2J2 y mecanismos independientes del CYP. Las principales vías de biotransformación son la degradación oxidativa de la porción de morfolinona y la hidrólisis de los enlaces amida. En base a investigaciones in vitro, Rivaroxaban es un sustrato de las proteínas transportadoras P-gp (P-glucoproteína) y Bcrp (proteína de resistencia al cáncer de mama). Rivaroxaban, en forma inalterada, es el compuesto más abundante en el plasma humano sin presencia de metabolitos mayores o metabolitos activos circulantes. Con un aclaramiento sistémico de aproximadamente 10 l/h, Rivaroxaban puede clasificarse como una sustancia de bajo aclaramiento. La eliminación de Rivaroxaban del plasma ocurrió con vidas medias terminales de entre 5 a 9 horas en individuos jóvenes y de 11 a 13 horas en personas de edad avanzada. Poblaciones especiales: Sexo: No se describieron diferencias clínicamente relevantes en las propiedades farmacocinéticas ni farmacodinámicas entre hombres y mujeres. Pacientes de edad avanzada: Los pacientes de edad avanzada presentaron concentraciones plasmáticas mayores que los pacientes más jóvenes, con unos valores medios del ABC 1,5 veces superiores, principalmente debido a la disminución (aparente) del aclaramiento renal y total. No es necesario un ajuste de la dosis en esta población. Peso corporal: Los extremos en el peso corporal ( < 50 kg en comparación con > 120 kg) sólo tuvieron un efecto pequeño en las concentraciones plasmáticas de Rivaroxaban (menos del 25%). Origen étnico: No se observaron diferencias interétnicas clínicamente relevantes entre los pacientes de raza blanca, afroamericanos, de origen latinoamericano, japonés o chino, en cuanto a las propiedades farmacocinéticas o farmacodinámicas. Disfunción hepática: Rivaroxaban está contraindicado en pacientes con enfermedad hepática asociada con la coagulopatía que conlleva un riesgo de hemorragia clínicamente relevante. Se observaron cambios farmacocinéticos menores de Rivaroxaban en pacientes con insuficiencia hepática de grado leve (clasificación Child Pugh A), como ser un incremento de 1,2 veces el ABC, lo que es casi comparable con el grupo control de voluntarios sanos. En los pacientes con insuficiencia de grado moderado (clasificación Child Pugh B), el ABC media de Rivaroxaban aumenta significativamente en 2,3 veces, en comparación con los voluntarios sanos. El ABC parcial aumentó 2,6 veces. No hay datos en pacientes con insuficiencia hepática grave. La inhibición de la actividad del factor Xa se incrementó en un factor de 2,6 en los pacientes con insuficiencia hepática moderada, en comparación con los voluntarios sanos; de manera similar, la prolongación del TP se incrementó en un factor de 2,1. La prueba de coagulación global TP evalúa la vía extrínseca, que consiste en los factores de coagulación VII, X, V, II y I que se sintetizan en el hígado. Los pacientes con insuficiencia hepática moderada fueron más sensibles a Rivaroxaban, lo que produjo una relación farmacocinética / farmacodinámica más pronunciada entre la concentración y el TP. No existen datos disponibles sobre pacientes clasificados como Child Pugh C. Disfunción renal: Se observó un incremento de la concentración plasmática en relación al grado de insuficiencia renal. En las personas con insuficiencia renal leve (clearance de creatinina de 80 a 50 ml / min), moderada (clearance de creatinina < 50 a 30 ml / min) o grave (clearance de creatinina < 30 - 15 ml / min), las concentraciones plasmáticas de Rivaroxaban (ABC), estuvieron aumentadas 1,4, 1,5 y 1,6 veces, respectivamente, en comparación con voluntarios sanos. Los aumentos correspondientes de los efectos farmacodinámicos fueron más pronunciados. En las personas con insuficiencia renal leve, la inhibición total de la actividad del factor Xa aumentó en un factor de 1,5; en la insuficiencia renal moderada, en un factor de 1,9, y en la insuficiencia renal grave, del 2,0, en comparación con voluntarios sanos; de manera similar, la prolongación del TP aumentó, respectivamente, en factores de 1,3, 2,2 y 2,4. No hay datos de pacientes con clearance de creatinina < 15 ml / min. No se recomienda el uso en pacientes con depuración de creatinina < 15 ml / min. Rivaroxaban se debe utilizar con precaución en pacientes con insuficiencia renal grave y depuración de creatinina de 15 - 30 ml / min. Debido a la enfermedad subyacente, los pacientes con insuficiencia renal grave, tienen un mayor riesgo de hemorragia y trombosis. Farmacología de seguridad: La función cardiovascular, respiratoria y del sistema nervioso central no se vieron afectadas. No se observó un potencial pro-arritmogénico. No se observaron efectos, clínicamente relevantes, en relación con la motilidad gastrointestinal, la función hepática, la función renal y los niveles de glucosa en sangre.
Indicaciones.
Abaxon 10 está indicado para la prevención del Tromboembolismo Venoso (TEV) en pacientes sometidos a una intervención quirúrgica ortopédica mayor de las extremidades inferiores. Abaxon 10 está indicado para el tratamiento de la Trombosis Venosa Profunda (TVP) y de la Embolia Pulmonar (EP), y prevención de las recurrencias de la TVP y de la EP en adultos.
Dosificación.
Adultos: Prevención del TEV en adultos sometidos a cirugía electiva de reemplazo de cadera o rodilla: La dosis recomendada es de un comprimido recubierto de Abaxon de 10 mg, una vez al día. La duración del tratamiento depende del riesgo individual del paciente de presentar tromboembolismo venoso, que es determinado por el tipo de cirugía ortopédica. Después de la cirugía mayor de cadera, los pacientes deben recibir tratamiento durante cinco semanas. Después de la cirugía mayor de rodilla, los pacientes deben recibir tratamiento durante dos semanas. Abaxon puede tomarse con o sin alimentos. La dosis inicial deberá administrarse de 6 a 10 horas después del final de la intervención quirúrgica, siempre que se haya restablecido la hemostasia. Si la dosis se omite, el paciente debe tomar Abaxon inmediatamente y continuar al día siguiente con la toma una vez al día, como antes. Tratamiento de la TVP, tratamiento de la EP y prevención de las recurrencias de la TVP y de la EP: La dosis recomendada para el tratamiento inicial de la TVP aguda o de la EP, es de 15 mg dos veces al día, durante las tres primeras semanas, seguida de 20 mg, una vez al día, para el tratamiento continuado, así como para prevención de las recurrencias de la TVP y de la EP. Se debe considerar una duración corta del tratamiento (por lo menos 3 meses) en los pacientes con TVP o EP provocada por factores mayores de riesgo transitorio (es decir, cirugía mayor o traumatismo recientes). Se debe considerar una duración más prolongada del tratamiento en los pacientes con TVP o EP provocada, no relacionada con factores mayores de riesgo transitorio, TVP o EP no provocada, o antecedentes de TVP o EP recurrente. Cuando está indicada la prevención extendida de la TVP o EP recurrente (después de finalizar por lo menos 6 meses de tratamiento de la TVP o la EP), la dosis recomendada es de 10 mg una vez al día. Se debe considerar la administración de una dosis de Rivaroxaban 20 mg una vez al día, en los pacientes en los que se considera que el riesgo de TVP o EP recurrente es alto, por ejemplo, los que tienen comorbilidades complicadas, o los que han presentado TVP o EP recurrente con la prevención extendida con Abaxon una vez al día. La duración del tratamiento y la selección de la dosis deben individualizarse después de una valoración cuidadosa del beneficio del tratamiento frente al riesgo de hemorragia.
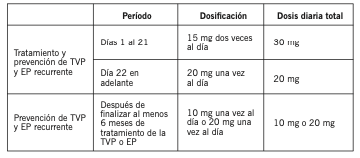
Forma de administración: Vía oral. Los comprimidos de Abaxon se pueden tomar con o sin los alimentos. Es posible triturar los comprimidos y mezclarlos con agua o los alimentos blandos (como puré de manzana), en aquellos pacientes con dificultad al tragar. El comprimido triturado de Abaxon se puede administrar por sonda nasogástrica. Se debe administrar el comprimido triturado en un pequeño volumen de agua por la sonda nasogástrica, irrigándola posteriormente con agua para su vaciado en el estómago. Olvido de dosis: Si el paciente olvida una dosis durante la fase de tratamiento de 15 mg dos veces al día (días 1 a 21), éste deberá tomar inmediatamente Abaxon para garantizar una toma de 30 mg de Rivaroxaban al día. En este caso, se pueden tomar dos comprimidos de 15 mg a la vez y al día siguiente se deberá seguir con la pauta habitual recomendada de 15 mg dos veces al día. Si el paciente olvida una dosis durante la fase de tratamiento de una vez al día, deberá tomar inmediatamente Abaxon, y seguir al día siguiente con la pauta recomendada de una vez al día. La dosis no debe duplicarse en el mismo día para compensar una dosis olvidada. Información adicional: Pacientes con insuficiencia hepática: Rivaroxaban está contraindicado en los pacientes con enfermedad hepática asociada a una coagulopatía que lleva a un riesgo clínicamente relevante de hemorragia. No es necesario ningún ajuste de la dosis en los pacientes con otras enfermedades hepáticas. Los datos clínicos limitados en los pacientes con insuficiencia hepática moderada, indican un aumento significativo de la actividad farmacológica. No se dispone de datos clínicos en los pacientes con insuficiencia hepática grave. Pacientes con insuficiencia renal: Los limitados datos clínicos en los pacientes con insuficiencia renal grave indican que las concentraciones plasmáticas del Rivaroxaban están aumentadas significativamente en esta población de pacientes. Por lo tanto, Abaxon debe emplearse con precaución en estos pacientes. El uso de Abaxon no se recomienda en pacientes con clearance de creatinina < 15 ml / min. Para la prevención del TEV, en los pacientes adultos sometidos a cirugía electiva de reemplazo de cadera o rodilla, no es necesario un ajuste de la dosis en los pacientes con insuficiencia renal leve (clearance de creatinina de 50 a 80 ml / min) o insuficiencia renal moderada (clearance de creatinina de 30 a 49 ml / min). Para el tratamiento de la TVP y de la EP, y la prevención de las recurrencias de la TVP y de la EP, no es necesario un ajuste de la dosis a partir de la dosis recomendada en los pacientes con insuficiencia renal leve (clearance de creatinina de 50 a 80 ml / min). En pacientes con insuficiencia renal moderada (clearance de creatinina de 30 a 49 ml / min) o grave (clearance de creatinina de 15 a 29 ml / min), se debe tratar a los pacientes con 15 mg dos veces al día, durante las tres primeras semanas. Después, cuando la dosis recomendada es de 20 mg una vez al día, se deberá considerar una reducción de la dosis de 20 mg una vez al día a 15 mg una vez al día si el riesgo de sangrado valorado en el paciente supera el riesgo de recurrencia de TVP y de EP. La recomendación para el uso de 15 mg se basa en el modelo farmacocinético que no se ha estudiado en este contexto clínico. Cuando la dosis recomendada es 10 mg una vez al día, no es necesario un ajuste de la dosis a partir de la dosis recomendada. Cambio de antagonistas de la vitamina K a Rivaroxaban: En el caso de pacientes tratados por TVP, EP y en la prevención de sus recurrencias, deberá interrumpirse el tratamiento con antagonistas de la vitamina K, e iniciarse el tratamiento con Rivaroxaban cuando el valor del RIN sea ≥2,5. Cuando los pacientes cambien de antagonistas de la vitamina K a Rivaroxaban, los valores de RIN estarán falsamente elevados después de tomar Rivaroxaban. El RIN no es válido para medir la actividad anticoagulante de Rivaroxaban y, por lo tanto, no debe emplearse. Cambio de Rivaroxaban a antagonistas de la vitamina K: Existe la posibilidad de una anticoagulación inadecuada durante la transición de Rivaroxaban a antagonistas de la vitamina K. Debe garantizarse la anticoagulación adecuada continua durante cualquier transición a un anticoagulante alternativo. Debe observarse que Rivaroxaban puede contribuir a un RIN elevado. En los pacientes que cambian de Rivaroxaban a antagonistas de la vitamina K, éstos, deben administrarse simultáneamente hasta que el RIN sea ≥2,0. Durante los dos primeros días del periodo de cambio, deben emplearse dosis estándar de antagonistas de la vitamina K, seguidas por dosis de antagonistas de la vitamina K orientadas por la determinación del RIN. Mientras que los pacientes están con Rivaroxaban y antagonistas de la vitamina K, el RIN no se debe determinar antes de 24 horas (después de la dosis previa pero antes de la próxima dosis de Rivaroxaban). Después de discontinuar Rivaroxaban, la determinación del RIN puede hacerse de manera fiable 24 horas después de la última dosis. Cambio de anticoagulantes parenterales a Rivaroxaban: Para los pacientes que reciben actualmente un anticoagulante por vía parenteral, empezar Rivaroxaban 0 a 2 horas antes del tiempo previsto para la próxima administración del fármaco parenteral (por ejemplo: Heparina de bajo peso molecular), o en el momento de la interrupción de un fármaco administrado continuamente por vía parenteral (por ejemplo: Heparina no fraccionada por vía intravenosa). Cambio de Rivaroxaban a anticoagulantes parenterales: Se debe suspender el tratamiento con Rivaroxaban y administrar la primera dosis de anticoagulante por vía parenteral, cuando hubiera correspondido la dosis siguiente de Rivaroxaban.
Contraindicaciones.
Abaxon está contraindicado en los pacientes con hipersensibilidad a Rivaroxaban o a cualquier excipiente de la formulación. Pacientes con hemorragia activa, clínicamente significativa (p. ej.: Hemorragia intracraneal, hemorragia gastrointestinal). Pacientes con enfermedad hepática asociada a coagulopatía, llevando a un riesgo de hemorragia clínicamente relevante. No se ha establecido la seguridad y eficacia de Rivaroxaban en mujeres embarazadas. Los datos en animales demuestran que Rivaroxaban atraviesa la barrera placentaria. Por lo tanto, el uso de Abaxon está contraindicado durante el embarazo. No se ha establecido la seguridad y eficacia de Rivaroxaban en madres lactantes. Los datos en animales indican que Rivaroxaban se secreta por la leche materna. Por lo tanto, Abaxon sólo debe administrarse después de interrumpir la lactancia materna.
Reacciones adversas.
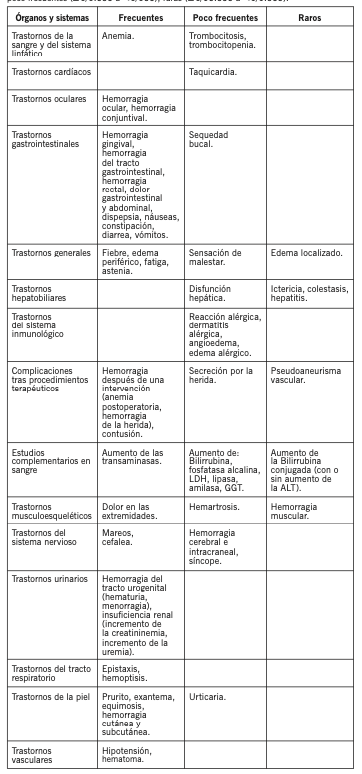
Las reacciones adversas de Rivaroxaban se listan a continuación y se las clasifica por órganos y sistemas, y por intervalos de frecuencia. Las frecuencias se definen como: Muy frecuentes (≥1/10), frecuentes (≥1/100 a < 1/10), poco frecuentes (≥1/1.000 a < 1/100), raras (≥1/10.000 a < 1/1.000).
Advertencias.
Medicación concomitante: Rivaroxaban no está recomendado en pacientes que reciben tratamiento sistémico concomitante con antimicóticos azólicos (por ejemplo: Ketoconazol) o inhibidores de la proteasa del HIV (por ejemplo: Ritonavir). Estos fármacos son potentes inhibidores de CYP3A4 y P-gp. Por tanto, estos fármacos pueden aumentar las concentraciones plasmáticas de Rivaroxaban hasta un grado clínicamente relevante (en promedio 2,6 veces), lo cual puede ocasionar un riesgo aumentado de hemorragia. Sin embargo, el antimicótico azólico fluconazol, un inhibidor moderado del CYP3A4, tiene menos efecto sobre la exposición a Rivaroxaban y puede coadministrarse. Insuficiencia renal: Abaxon se debe usar con precaución en pacientes con insuficiencia renal moderada (clearance de creatinina < 50-30 ml / min) que reciben otra medicación que ocasiona concentraciones plasmáticas aumentadas de Rivaroxaban. En pacientes con insuficiencia renal severa (clearance de creatinina < 30 ml / min), las concentraciones plasmáticas de Rivaroxaban pueden aumentar significativamente (en promedio 1.6 veces), lo que conllevaría a ocasionar un riesgo aumentado de hemorragia. Debido a la enfermedad subyacente, aumenta el riesgo tanto de hemorragia como de trombosis en estos pacientes. Abaxon debe usarse con precaución en pacientes con un clearance de creatinina de < 30 - 15 ml / min. No se recomienda el uso en pacientes con un clearance de creatinina < 15 ml / min. Los pacientes con insuficiencia renal grave o riesgo hemorrágico aumentado y los pacientes que reciben tratamiento sistémico concomitante con antimicóticos azólicos o inhibidores de la proteasa del HIV, se han de monitorizar cuidadosamente en cuanto a signos de complicaciones hemorrágicas después de la iniciación del tratamiento. Cirugía de fractura de cadera: No se han estudiado los efectos de Rivaroxaban en pacientes sometidos a cirugía de fractura de cadera. Existen datos limitados en pacientes sometidos a cirugía de miembros inferiores relacionada con fractura, como ser, cirugía por fractura de cadera. Pacientes con prótesis valvulares cardíacas: No se ha estudiado la eficacia y seguridad de Rivaroxaban en pacientes con prótesis valvulares cardíacas, por lo tanto, no hay datos que apoyen que Rivaroxaban proporciona una anticoagulación adecuada en esta población. No se recomienda Rivaroxaban en esta población. Pacientes con alto riesgo de síndrome antifosfolipídico triple positivo: Rivaroxaban no está recomendado en pacientes con antecedentes de trombosis que han sido diagnosticados con síndrome antifosfolipídico y son triple positivo persistentemente (para anticoagulante lúpico, anticuerpos anticardiolipinas y anticuerpos anti-beta-2-glicoproteína I), ya que el tratamiento con Rivaroxaban está asociado con un aumento en la tasa de eventos tromboembólicos recurrentes, en comparación con los antagonistas de la vitamina K. Pacientes con Enfermedad Pulmonar hemodinámicamente inestable o pacientes que requieren trombolisis o embolectomía pulmonar: Rivaroxaban no está recomendado como una alternativa a la heparina no fraccionada en pacientes con embolia pulmonar que están hemodinámicamente inestables, o que puedan ser sometidos a trombolisis o embolectomía pulmonar, ya que no se ha establecido la seguridad y eficacia de Rivaroxaban en estas situaciones clínicas. Riesgo de hemorragia: Rivaroxaban, al igual que otros agentes antitrombóticos, deberá emplearse con precaución en los pacientes con un riesgo aumentado de hemorragia, por ejemplo: Trastornos hemorrágicos congénitos o adquiridos: Hipertensión arterial grave y no controlada; Enfermedad gastrointestinal ulcerosa activa; Ulceraciones gastrointestinales recientes; Retinopatía vascular; Hemorragia intracraneal o intracerebral reciente; Anormalidades vasculares intracerebrales o intrarraquídeas; Cirugía reciente cerebral, espinal u oftalmológica; Bronquiectasia o antecedentes de hemorragia pulmonar. Se debe tener precaución si los pacientes reciben tratamiento concomitante con fármacos que afectan a la hemostasia, como los antiinflamatorios no esteroides (AINEs), así como los inhibidores selectivos de recaptación de serotonina (ISRS) y los inhibidores de recaptación de serotonina norepinefrina (IRSN). Para aquellos pacientes con riesgo de sufrir una enfermedad gastrointestinal ulcerosa, se deberá considerar un tratamiento profiláctico adecuado. Cualquier disminución inexplicado de la hemoglobina o de la presión arterial, implica la búsqueda de la localización de la hemorragia. Prevención del TEV: Anestesia neuroaxial (epidural/espinal) o punción lumbar: Cuando se aplica anestesia neuroaxial (epidural/espinal) o se realiza una punción lumbar en los pacientes tratados con antitrombóticos para la prevención de complicaciones tromboembólicas, tienen riesgo de presentar un hematoma epidural o medular, que puede causar parálisis a largo plazo. El riesgo de estos incidentes aumenta más incluso, por el uso de catéteres epidurales permanentes o por el uso concomitante de fármacos que afectan a la hemostasia. El riesgo también puede aumentar por la punción epidural o lumbar traumática o repetida. Se debe vigilar con frecuencia en los pacientes la presencia de signos y síntomas de deterioro neurológico (por ejemplo: Adormecimiento o debilidad de las extremidades inferiores, o disfunción intestinal o vesical). Si se observan deficiencias neurológicas, son necesarios el diagnóstico y tratamiento urgentes. El médico deberá tener en cuenta el posible beneficio frente al riesgo de intervención neuroaxial en los pacientes con tratamiento anticoagulante o que van a recibir anticoagulantes para tromboprofilaxis. Para reducir el riesgo potencial de hemorragia relacionado con el uso concomitante de Rivaroxaban y anestesia neuroaxial (epidural/espinal) o punción espinal, se debe considerar el perfil farmacocinético de Rivaroxaban. La colocación o extracción de un catéter epidural o punción lumbar, se realiza mejor cuando se estima que el efecto coagulante de Rivaroxaban es bajo. Un catéter epidural no debe retirarse antes de 18 horas después de la última administración de Abaxon. Abaxon se deberá administrar, como mínimo seis horas después de la retirada del catéter. Si se produce una punción traumática, la administración de Abaxon, deberá posponerse 24 horas. Cirugías y otros procedimientos invasivos: Si es necesario realizar un procedimiento invasivo o intervención quirúrgica, se debería interrumpir la administración de Abaxon, por lo menos 24 horas antes de la intervención, siempre y cuando sea posible, y basándose en el criterio clínico del médico. Si no se puede retrasar el procedimiento, se debería evaluar el riesgo de hemorragia contra la urgencia de la intervención. Se debe reiniciar el tratamiento con Abaxon tan pronto como sea posible después del procedimiento invasivo o la intervención quirúrgica, siempre que lo permita la situación clínica y que se haya establecido una hemostasia adecuada. Durante el tratamiento con anticoagulantes, la inyección intramuscular puede causar hematomas, por lo que debe ser evitada. Pacientes de edad avanzada: Este grupo etario presentó concentraciones plasmáticas más altas que los pacientes más jóvenes, y los valores del ABC media, fueron aproximadamente 1,5 veces más altos, principalmente debido a la disminución aparente de la depuración total y renal. Mujeres en edad fértil: Rivaroxaban deberá utilizarse en mujeres en edad fértil, solo con medidas anticonceptivas efectivas. Prolongación del QTc: No se observó un efecto de prolongación del QTc con Rivaroxaban. Información acerca de los excipientes: Abaxon contiene lactosa. Los pacientes con intolerancia hereditaria a galactosa, insuficiencia total de lactasa o problemas de absorción de glucosa o galactosa no deben tomar este medicamento. Efectos sobre la capacidad de conducir o utilizar máquinas: Se han informado eventos de síncope y mareos que pueden afectar la capacidad de un individuo para conducir y usar maquinaria. Los pacientes que experimentan estas reacciones adversas no deben conducir vehículos ni usar maquinaria. Embarazo: Debido al riesgo intrínseco de hemorragia y a la evidencia de que Rivaroxaban atraviesa la placenta, Abaxon está contraindicado en el embarazo. No se ha establecido la seguridad y eficacia de Rivaroxaban en mujeres embarazadas. En ratas y conejos, Rivaroxaban demostró una toxicidad materna marcada con cambios placentarios relacionados con su mecanismo de acción farmacológico (por ejemplo: Complicaciones hemorrágicas), que ocasiona toxicidad en la reproducción. No se ha identificado ningún potencial teratógeno primario. Lactancia: Abaxon sólo debe administrarse después de interrumpir la lactancia materna. No se ha establecido la seguridad y eficacia de Rivaroxaban en madres lactantes. En ratas, Rivaroxaban se secreta por la leche materna. Uso pediátrico: No se han establecido la seguridad y eficacia en niños y adolescentes menores de 18 años. Farmacovigilancia: Abaxon se encuentra sujeto a un Plan de Gestión de Riesgo de acuerdo a la Guía de Buenas Prácticas de Farmacovigilancia propuesta por la Administración Nacional de Medicamentos, Alimentos y Tecnología Médica (ANMAT).
Interacciones.
Interacciones farmacocinéticas: Rivaroxaban se depura principalmente por medio del metabolismo hepático, mediado por el citocromo P450 (CYP 3A4, CYP 2J2), y por excreción renal del fármaco no modificado, en el que intervienen los sistemas transportadores de P-glucoproteína (P-gp) y de la proteína de resistencia al cáncer de mama (Bcrp). Inhibición del CYP: Rivaroxaban no inhibe el CYP 3A4 ni ninguna otra isoforma mayor del CYP. Inducción del CYP: Rivaroxaban no induce el CYP 3A4 ni ninguna otra isoforma mayor del CYP. Efectos sobre el Rivaroxaban: El uso concomitante de Rivaroxaban con inhibidores potentes del CYP 3A4 y de la P-gp, puede llevar a una disminución de la depuración hepática y renal y, por lo tanto, puede aumentar significativamente la exposición sistémica. La administración concomitante de Rivaroxaban con el ketoconazol, un antimicótico azólico, (400 mg una vez al día), un inhibidor potente del CYP 3A4 y de la P-gp, produjo un aumento de 2,6 veces del ABC media del Rivaroxaban, en estado de equilibrio, y un aumento 1,7 veces de la Cmax media del Rivaroxaban, con aumentos significativos de sus efectos farmacodinámicos. La administración concomitante de Rivaroxaban con ritonavir, un inhibidor de la proteasa del VIH (600 mg dos veces al día), un inhibidor potente del CYP 3A4 y de la P-gp, produjo un aumento de 2,5 veces del ABC medio del Rivaroxaban y un aumento de 1,6 veces de la Cmax media del Rivaroxaban, con aumentos significativos de sus efectos farmacodinámicos. Por lo tanto, Rivaroxaban no está recomendado en los pacientes que reciben tratamiento concomitante, por vía sistémica con antimicóticos azólicos o inhibidores de la proteasa del VIH. Claritromicina (500 mg dos veces al día), considerado como inhibidor potente del CYP 3A4 e inhibidor moderado de la P-gp, ocasionó un aumento 1,5 veces del ABC media de Rivaroxaban y un aumento 1,4 veces de la Cmax. Este aumento, próximo a la magnitud de la variabilidad normal del ABC y de la Cmax, se considera no relevante clínicamente. Eritromicina (500 mg cada 8 horas), inhibidor moderado del CYP 3A4 y la P-gp, produjo un aumento de 1,3 veces del ABC y la Cmax medios del Rivaroxaban. Este aumento está dentro de la magnitud de la variabilidad normal del ABC y de la Cmax, y se considera clínicamente no relevante. En sujetos con insuficiencia renal leve, la eritromicina (500 mg, tres veces al día) produjo un aumento de 1,8 veces en el ABC media de Rivaroxaban y un aumento de 1,6 veces en la Cmax, en comparación con sujetos con función renal normal sin medicación concomitante. En sujetos con insuficiencia renal moderada, la eritromicina produjo un aumento de 2 veces en el ABC media de Rivaroxaban y un aumento de 1,6 veces en la Cmax, en comparación con sujetos con función renal normal sin medicación concomitante. Fluconazol (400 mg una vez al día), considerado como inhibidor moderado del CYP 3A4, ocasionó un aumento 1,4 veces del ABC media de Rivaroxaban y un aumento 1,3 veces de la Cmax media. Este aumento está dentro de la magnitud de la variabilidad normal del ABC y de la Cmax y se considera clínicamente no relevante. La administración concomitante de Rivaroxaban con rifampicina, un potente inductor del CYP 3A4 y de la P-gp, produjo una disminución aproximada del 50% del ABC media del Rivaroxaban, con disminuciones paralelas de sus efectos farmacodinámicos. El uso concomitante de Rivaroxaban con otros inductores potentes del CYP 3A4 (por ejemplo: Fenitoína, carbamazepina, fenobarbital o hipérico) también puede causar una disminución de la concentración plasmática del Rivaroxaban. Se consideró que la disminución en las concentraciones plasmáticas de Rivaroxaban fue clínicamente no relevante en pacientes tratados con 10 mg de Rivaroxaban una vez al día para la prevención del TEV, después de cirugías ortopédicas mayores en las extremidades inferiores. Interacciones farmacodinámicas: Después de la administración combinada de enoxaparina (dosis única de 40 mg) con Rivaroxaban (dosis única de 10 mg), se observó un efecto aditivo sobre la actividad anti- factor Xa, sin efectos adicionales en las pruebas de coagulación (TP, TTPa). La enoxaparina no afectó a las propiedades farmacocinéticas de Rivaroxaban. No se ha observado prolongación, clínicamente significativa, del tiempo de sangría después de la administración concomitante de 15 mg de Rivaroxaban y 500 mg de naproxeno. No obstante, puede haber personas con una respuesta farmacodinámica más pronunciada. Clopidogrel (dosis de carga de 300 mg, seguido de 75 mg, dosis de mantenimiento), no mostró ninguna interacción farmacocinética (con Rivaroxaban 15 mg), pero se observó un aumento relevante de los tiempos de sangrado en un subgrupo de pacientes, que no se correlacionó con la agregación plaquetaria, ni las concentraciones de P-selectina ni de los receptores GPIIb/IIIa. El cambio de los pacientes de warfarina (RIN 2,0 a 3,0) a Rivaroxaban, o de Rivaroxaban a warfarina (RIN 2,0 a 3,0), aumentó el tiempo de protrombina/RIN (Neoplastin®) más que aditivamente (pueden observarse valores individuales de RIN de hasta 12), mientras que fueron aditivos los efectos sobre TTPa, la inhibición de la actividad del factor Xa y el potencial de trombina endógena. Si se desea analizar los efectos farmacodinámicos de Rivaroxaban durante el periodo de conversión, pueden utilizarse la actividad anti- factor Xa, el PiCT y HepTest, pues estas pruebas no se afectaron por la warfarina. A partir del día 4 en adelante, después de interrumpir la warfarina, todas las pruebas (incluyendo el TP, TTPa, inhibición de la actividad del factor Xa y el PET) reflejaron sólo el efecto de Rivaroxaban. Si se desea analizar los efectos farmacodinámicos de la warfarina durante el periodo de conversión, puede utilizarse la determinación del RIN a la Cmínima de Rivaroxaban (24 horas después de la toma previa de Rivaroxaban), pues esta prueba es mínimamente afectada por Rivaroxaban en este intervalo temporal. No se observó interacción farmacocinética entre la warfarina y Rivaroxaban. Como con otros anticoagulantes, podría existir la posibilidad de que los pacientes tengan un riesgo incrementado de sangrado en caso del uso concomitante con IRSN o ISRS debido a su efecto reportado en las plaquetas. Cuando se usan concomitantemente en el programa clínico de Rivaroxaban, las tasas numéricamente más altas de sangrado clínicamente relevantes graves o no graves, fueron observadas en todos los grupos de tratamiento. Ausencia demostrada de interacciones: No se han demostrado interacciones farmacocinéticas mutuas entre Rivaroxaban y midazolam (sustrato del CYP 3A4), la digoxina (sustrato de la glucoproteína P), ni la atorvastatina (sustrato del CYP 3A4 y la P-gp). La administración conjunta de omeprazol, ranitidina, hidróxido de aluminio/hidróxido de magnesio, naproxeno, clopidogrel o enoxaparina, no afectó la biodisponibilidad ni la farmacocinética de Rivaroxaban. No se observaron cambios cinéticos ni dinámicos, clínicamente significativos, cuando se administraron Rivaroxaban con 500 mg de ácido acetilsalicílico. Interacciones con parámetros de laboratorio: Las pruebas de los parámetros de la coagulación (TP, TTPa, HepTest®) se afectan de la manera esperada por el modo de acción de Rivaroxaban.
Sobredosificación.
Se han notificado casos raros de sobredosis de hasta 600 mg, sin complicaciones hemorrágicas ni otros eventos adversos. Debido a la absorción limitada, es de esperar un efecto techo sin incremento adicional en la exposición plasmática promedio a dosis de 50 mg o superiores. No hay disponible ningún antídoto específico que antagonice el efecto farmacodinámico de Rivaroxaban. Puede considerarse el uso de carbón activado para reducir la absorción en caso de sobredosis por Abaxon. Debido a la elevada fijación a las proteínas plasmáticas, no se espera que el Rivaroxaban sea dializable. Ante la eventualidad de una sobredosificación, concurrir al hospital más cercano o comunicarse con los Centros de Toxicología: Hospital de Pediatría Ricardo Gutiérrez: (011) 4962-6666 / 2247, Hospital A. Posadas: (011) 4654-6648 / 4658-7777. Manejo de hemorragias: Si se presentara una complicación hemorrágica en un paciente que recibe Rivaroxaban, la próxima administración debe retrasarse o el tratamiento debe suspenderse, según sea necesario. Rivaroxaban tiene una vida media de aproximadamente 5 a 13 horas. El manejo debe individualizarse en función de la gravedad y localización de la hemorragia. Puede realizarse tratamiento sintomático adecuado, según sea necesario, como compresión mecánica (por ejemplo: Para la epistaxis grave), hemostasia quirúrgica con procedimientos de control de la hemorragia, reemplazo de líquidos y soporte hemodinámico, hemoderivados (concentrado de eritrocitos o plasma fresco congelado, dependiendo de la anemia o coagulopatía asociada) o plaquetas. Si la hemorragia no puede controlarse por las medidas anteriores, puede considerarse la administración de un agente de reversión procoagulante específico, como concentrado de complejo de protrombina (PCC), concentrado de complejo de protrombina activada (APCC) o factor VIIa recombinante (r-FVIIa). Sin embargo, actualmente hay una experiencia clínica muy limitada con el uso de estos medicamentos en las personas que reciben Rivaroxaban. No se espera que el sulfato de protamina y la vitamina K afecten a la actividad anticoagulante del Rivaroxaban. Hay experiencia limitada con el ácido tranexámico y no hay experiencia con el ácido aminocaproico y la aprotinina en las personas que reciben Rivaroxaban. No hay ni justificación científica para el beneficio, ni experiencia con el hemostático sistémico desmopresina, en personas que reciben Rivaroxaban.
Presentación.
Abaxon 10 Comprimidos recubiertos: Envase conteniendo 10 y 30 comprimidos recubiertos.
ABAXON
ROEMMERS
15/20
Agente antitrombótico, inhibidor directo del factor Xa de la coagulación. Indicaciones Abaxon está indicado para la prevención de accidente cerebrovascular (ACV) y embolismo sistémico en pacientes con fibrilación auricular (FA) no valvular. Abaxon está indicado para el tratamiento de la Trombosis Venosa Profunda (TVP) y de la Embolia Pulmonar (EP), y prevención de las recurrencias de la TVP y de la EP recurrentes.
Composición.
Abaxon 15 Comprimidos recubiertos: Cada comprimido recubierto contiene Rivaroxaban 15,00 mg. Excipientes: Celulosa microcristalina 47,00 mg; Lactosa monohidrato 29,50 mg; Croscarmelosa sódica 3,00 mg; Hidroxipropilmetilcelulosa 3,50 mg; Lauril sulfato de sodio 1,00 mg; Estearato de magnesio 1,00 mg; Alcohol polivinílico 1,96 mg; Dióxido de titanio 1,23 mg; Talco 0,72 mg; Polietilenglicol 3000 0,99 mg; Óxido de hierro rojo (CI N° 77491) 0,10 mg. Abaxon 20 Comprimidos recubiertos: Cada comprimido recubierto contiene Rivaroxaban 20,00 mg. Excipientes: Celulosa microcristalina 44,50 mg; Lactosa monohidrato 27,00 mg; Croscarmelosa sódica 3,00 mg; Hidroxipropilmetilcelulosa 3,50 mg; Lauril sulfato de sodio 1,00 mg; Estearato de magnesio 1,00 mg; Alcohol polivinílico 1,84 mg; Dióxido de titanio 1,15 mg; Talco 0,6808 mg; Polietilenglicol 3000 0,9292 mg; Óxido de hierro amarillo (CI N° 77492) 0,40 mg.
Farmacología.
Rivaroxaban es un inhibidor altamente selectivo del factor directo Xa, biodisponible a nivel oral. La activación del factor X al factor Xa (FXa) mediante la vía intrínseca y extrínseca, juega una función importante en la cascada de coagulación de sangre. El FXa convierte la protrombina directamente a trombina a través del complejo de la Protrombinasa y en última instancia, esta reacción
deriva en la formación de coágulos de fibrina y la activación de plaquetas por la trombina. Una molécula del FXa es capaz de generar más de 1.000 moléculas de trombina, debido a la naturaleza amplificadora de la cascada de coagulación. Además, la tasa de reacción del FXa unido a la protrombinasa, aumenta 300.000 veces en comparación la del FXa libre, y causa una explosión generadora de trombina. Los inhibidores selectivos del FXa pueden eliminar la explosión amplificada generadora de trombina. Como consecuencia, varias pruebas de coagulación específicas y globales se ven afectadas por el Rivaroxaban. En seres humanos, se observó inhibición dependiente de la dosis de la actividad del factor Xa. Rivaroxaban afecta el tiempo de protrombina (TP) de una manera dependiente de la dosis. El tiempo parcial de tromboplastina activado (activated partial thromboplastin time, aPTT) y el HepTest también se prolongaron de manera dependiente de la dosis; sin embargo, no se los recomienda para evaluar el efecto farmacodinámico de Rivaroxaban. La actividad contra el factor Xa también se ve afectada por Rivaroxaban. No es necesario controlar los parámetros de coagulación durante el tratamiento clínico de rutina con Rivaroxaban. No obstante, si está clínicamente indicado, se pueden medir las concentraciones de Rivaroxaban mediante pruebas cuantitativas calibradas anti-factor Xa. Farmacocinética: Absorción: Rivaroxaban se absorbe rápidamente por vía oral y la Cmax se observa alrededor de las 2-4 horas. La absorción oral es casi completa, con una biodisponibilidad de alrededor del 80-100%, para la dosis de 10 mg, independientemente de las condiciones de ayuno/alimento. La ingesta de alimentos no afecta el ABC ni la Cmax de Rivaroxaban a la dosis de 10 mg. Los comprimidos de 10 mg de Rivaroxaban se pueden ingerir con o sin alimentos. Dada una reducción en la absorción de los comprimidos de 20 mg de Rivaroxaban, la biodisponibilidad oral es del 66% en ayunas. Cuando los comprimidos de 20 mg de Rivaroxaban son administrados junto a los alimentos, se observa un incremento del ABC promedio del 39% en comparación a cuando son ingeridos en ayunas, lo que indica una absorción casi completa y una biodisponibilidad oral alta. En consecuencia, Abaxon debe administrarse con los alimentos. Los comprimidos de Rivaroxaban de 15 y 20 mg han demostrado proporcionalidad con la dosis, cuando son administrados con los alimentos. La variabilidad farmacocinética de Rivaroxaban entre sujetos, es moderada, con una variabilidad de entre 30-40%. La absorción de Rivaroxaban depende del sitio de liberación del medicamento en el tubo digestivo. Se reportó una disminución del 29% y del 56% en el ABC y Cmax en comparación con el comprimido, cuando se libera Rivaroxaban granulado en el intestino delgado proximal. La exposición disminuye adicionalmente si se libera el medicamento en la porción distal del intestino delgado o en el colon ascendente. Se debe evitar la administración de Rivaroxaban en la porción distal al estómago, ya que puede disminuir la absorción y la exposición del mismo. La biodisponibilidad (ABC y Cmax) de 20 mg de Rivaroxaban, administrados por vía oral como comprimido triturado y mezclado en puré de manzana o suspendido en agua y administrado por sonda nasogástrica y seguido de una comida líquida, fue comparable a la del comprimido entero. Distribución: La unión a proteínas de Rivaroxaban es de alrededor del 92 al 95%, siendo la albúmina sérica el componente de unión principal. Metabolismo y eliminación: De la dosis administrada de Rivaroxaban, se metabolizan aproximadamente 2/3; después, la mitad se elimina por vía renal y la otra mitad por vía fecal. El 1/3 restante de la dosis administrada se excreta directamente por vía renal como principio activo no modificado en la orina, principalmente mediante secreción renal activa. Rivaroxaban se metaboliza mediante el CYP3A4, el CYP2J2 y mecanismos independientes del CYP. Las principales vías de biotransformación son la degradación oxidativa de la porción de morfolinona y la hidrólisis de los enlaces amida. En base a investigaciones in vitro, Rivaroxaban es un sustrato de las proteínas transportadoras P-gp (P-glucoproteína) y Bcrp (proteína de resistencia al cáncer de mama). Rivaroxaban, en forma inalterada, es el compuesto más abundante en el plasma humano sin presencia de metabolitos mayores o metabolitos activos circulantes. Con un aclaramiento sistémico de aproximadamente 10 l/h, Rivaroxaban puede clasificarse como una sustancia de bajo aclaramiento. La eliminación de Rivaroxaban del plasma ocurrió con vidas medias terminales de entre 5 a 9 horas en individuos jóvenes y de 11 a 13 horas en personas de edad avanzada. Poblaciones especiales: Sexo: No se describieron diferencias clínicamente relevantes en las propiedades farmacocinéticas ni farmacodinámicas entre hombres y mujeres. Pacientes de edad avanzada: Los pacientes de edad avanzada presentaron concentraciones plasmáticas mayores que los pacientes más jóvenes, con unos valores medios del ABC 1,5 veces superiores, principalmente debido a la disminución (aparente) del aclaramiento renal y total. No es necesario un ajuste de la dosis en esta población. Peso corporal: Los extremos en el peso corporal ( < 50 kg en comparación con > 120 kg) sólo tuvieron un efecto pequeño en las concentraciones plasmáticas de Rivaroxaban (menos del 25%). Origen étnico: No se observaron diferencias interétnicas clínicamente relevantes entre los pacientes de raza blanca, afroamericanos, de origen latinoamericano, japonés o chino, en cuanto a las propiedades farmacocinéticas o farmacodinámicas. Disfunción hepática: Rivaroxaban está contraindicado en pacientes con enfermedad hepática asociada con la coagulopatía que conlleva un riesgo de hemorragia clínicamente relevante. Se observaron cambios farmacocinéticos menores de Rivaroxaban en pacientes con insuficiencia hepática de grado leve (clasificación Child Pugh A), como ser un incremento de 1,2 veces el ABC, lo que es casi comparable con el grupo control de voluntarios sanos. En los pacientes con insuficiencia de grado moderado (clasificación Child Pugh B), el ABC media de Rivaroxaban aumenta significativamente en 2,3 veces, en comparación con los voluntarios sanos. El ABC parcial aumentó 2,6 veces. No hay datos en pacientes con insuficiencia hepática grave. La inhibición de la actividad del factor Xa se incrementó en un factor de 2,6 en los pacientes con insuficiencia hepática moderada, en comparación con los voluntarios sanos; de manera similar, la prolongación del TP se incrementó en un factor de 2,1. La prueba de coagulación global TP evalúa la vía extrínseca, que consiste en los factores de coagulación VII, X, V, II y I que se sintetizan en el hígado. Los pacientes con insuficiencia hepática moderada fueron más sensibles a Rivaroxaban, lo que produjo una relación farmacocinética / farmacodinámica más pronunciada entre la concentración y el TP. No existen datos disponibles sobre pacientes clasificados como Child Pugh C. Disfunción renal: Se observó un incremento de la concentración plasmática en relación al grado de insuficiencia renal. En las personas con insuficiencia renal leve (clearance de creatinina de 80 a 50 ml / min), moderada (clearance de creatinina < 50 a 30 ml / min) o grave (clearance de creatinina < 30-15 ml / min), las concentraciones plasmáticas de Rivaroxaban (ABC), estuvieron aumentadas 1,4, 1,5 y 1,6 veces, respectivamente, en comparación con voluntarios sanos. Los aumentos correspondientes de los efectos farmacodinámicos fueron más pronunciados. En las personas con insuficiencia renal leve, la inhibición total de la actividad del factor Xa aumentó en un factor de 1,5; en la insuficiencia renal moderada, en un factor de 1,9, y en la insuficiencia renal grave, del 2,0, en comparación con voluntarios sanos; de manera similar, la prolongación del TP aumentó, respectivamente, en factores de 1,3, 2,2 y 2,4. No hay datos de pacientes con clearance de creatinina < 15 ml / min. No se recomienda el uso en pacientes con depuración de creatinina < 15 ml / min. Rivaroxaban se debe utilizar con precaución en pacientes con insuficiencia renal grave y depuración de creatinina de 15-30 ml / min. Debido a la enfermedad subyacente, los pacientes con insuficiencia renal grave, tienen un mayor riesgo de hemorragia y trombosis. Farmacología de seguridad: La función cardiovascular, respiratoria y del sistema nervioso central no se vieron afectadas. No se observó un potencial pro-arritmogénico. No se observaron efectos, clínicamente relevantes, en relación con la motilidad gastrointestinal, la función hepática, la función renal y los niveles de glucosa en sangre.
Dosificación.
Adultos: Prevención del ACV en pacientes con fibrilación auricular: Forma de administración: Por vía oral. Dosis habitual recomendada: La dosis habitual recomendada es de 20 mg, una vez al día. Pacientes con insuficiencia renal moderada, la dosis recomendada es de 15 mg, una vez al día. Duración del tratamiento: La duración del tratamiento debe continuar, siempre y cuando persistan los factores de riesgo para el ACV y la embolia sistémica. Dosis máxima: No se deben superar los 20 mg por día. Forma y frecuencia de administración: Se debe tomar un comprimido de Abaxon 20 mg una vez al día, con los alimentos. Los pacientes con insuficiencia renal moderada, deben tomar un comprimido de Abaxon 15 mg, una vez al día. Olvido de dosis: Si se ha olvidado una dosis, el paciente debe tomar Abaxon inmediatamente y continuar con la toma una vez al día. No se debe tomar una dosis doble para compensar la olvidada. Información adicional: Pacientes con insuficiencia hepática: Rivaroxaban está contraindicado en los pacientes con enfermedad hepática asociada a una coagulopatía que lleva a un riesgo clínicamente relevante de hemorragia. No es necesario ningún ajuste de la dosis en los pacientes con otras enfermedades hepáticas. Los datos clínicos limitados en los pacientes con insuficiencia hepática moderada, indican un aumento significativo de la actividad farmacológica. No se dispone de datos clínicos en los pacientes con insuficiencia hepática grave. Pacientes con insuficiencia renal: No se requieren ajustes de dosis en pacientes con insuficiencia renal de grado leve (clearance de creatinina ≤80-50 ml / min.). Para los pacientes con insuficiencia renal de grado moderado (clearance de creatinina < 50-30 ml / min.), la dosis recomendada es de 15 mg una vez al día. Los datos clínicos en pacientes con insuficiencia renal severa (clearance de creatinina < 30-15 ml / min.), indican que los niveles en plasma de Rivaroxaban se incrementan significativamente en estos pacientes. Se debe utilizar con precaución en esta población. No está recomendado el uso de Abaxon en pacientes con un clearance < 15 ml / min. Cambio de antagonistas de la vitamina K a Rivaroxaban: El tratamiento con antagonistas de la vitamina K se debe interrumpir y el tratamiento con Rivaroxaban se debe iniciar cuando el RIN es ≤3,0. Cuando los pacientes cambien de antagonistas de la vitamina K a Rivaroxaban, los valores de RIN se elevarán falsamente después de la ingesta de Rivaroxaban. El RIN no es válido para medir la actividad anticoagulante de Rivaroxaban, y por lo tanto no debe utilizarse. Cambio de Rivaroxaban a antagonistas de la vitamina K: Existe la posibilidad de una anticoagulación inadecuada durante la transición de Rivaroxaban a antagonistas de la vitamina K. Debe garantizarse la anticoagulación adecuada continua durante cualquier transición a un anticoagulante alternativo. Debe observarse que Rivaroxaban puede contribuir a un RIN elevado. En los pacientes que cambian de Rivaroxaban a antagonistas de la vitamina K, éstos, deben administrarse simultáneamente hasta que el RIN sea ≥2,0. Durante los dos primeros días del periodo de cambio, deben emplearse dosis estándar de antagonistas de la vitamina K, seguidas por dosis de antagonistas de la vitamina K orientadas por la determinación del RIN. Mientras que los pacientes están con Rivaroxaban y antagonistas de la vitamina K, el RIN no se debe determinar antes de 24 horas (después de la dosis previa pero antes de la próxima dosis de Rivaroxaban). Después de discontinuar Rivaroxaban, la determinación del RIN puede hacerse de manera fiable 24 horas después de la última dosis. Cambio de anticoagulantes parenterales a Rivaroxaban: Para los pacientes que reciben actualmente un anticoagulante por vía parenteral, empezar Rivaroxaban 0 a 2 horas antes del tiempo previsto para la próxima administración del fármaco parenteral (por ejemplo: Heparina de bajo peso molecular), o en el momento de la interrupción de un fármaco administrado continuamente por vía parenteral (por ejemplo: Heparina no fraccionada por vía intravenosa). Cambio de Rivaroxaban a anticoagulantes parenterales: Se debe suspender el tratamiento con Rivaroxaban y administrar la primera dosis de anticoagulante por vía parenteral, cuando hubiera correspondido la dosis siguiente de Rivaroxaban. Cardioversión: La administración de Rivaroxaban puede ser iniciada o mantenida en pacientes que podrían requerir de una cardioversión. Para cardioversión guiada por ecocardiografía transesofágica en pacientes no tratados previamente con anticoagulantes, el tratamiento con Rivaroxaban debe iniciarse al menos 4 horas antes de la cardioversión, para asegurar una anticoagulación adecuada. Pacientes con fibrilación auricular no valvular sometidos a intervención coronaria percutánea con colocación de stent: Se dispone de experiencia limitada con el uso de una dosis reducida de Rivaroxaban 15 mg una vez al día (o Rivaroxaban 10 mg una vez al día en pacientes con insuficiencia renal moderada (clearance de creatinina de 30 a 49 ml / min)), además de un inhibidor del P2Y12, durante un máximo de 12 meses en pacientes con fibrilación auricular no valvular, que requieran anticoagulación oral y se sometan a una intervención coronaria percutánea con colocación de stent. Niños y adolescentes: No se ha establecido la eficacia y seguridad en niños y adolescentes menores de 18 años. Pacientes de edad avanzada: No se requieren ajustes de dosis en esta población. Sexo: No se requieren ajustes de dosis por sexo. Peso corporal: No se requieren ajustes de dosis según el peso corporal. Diferencias étnicas: No se requieren ajustes de dosis según las diferencias étnicas. Tratamiento de la Trombosis Venosa Profunda (TVP) y de la Embolia Pulmonar (EP): Forma de administración: Por vía oral. Dosis habitual recomendada: La dosis habitual recomendada para el tratamiento inicial de TVP y EP es de 15 mg, dos veces por día durante las 3 primeras semanas, seguidos de un comprimido de 20 mg, una vez al día para el tratamiento continuo y la prevención de TVP y EP recurrente. Cuando está indicada la prevención extendida de la TVP o EP recurrente (después de finalizar por lo menos 6 meses de tratamiento de la TVP o EP), la dosis recomendada es de 10 mg una vez al día. Se debe considerar la administración de una dosis de Rivaroxaban 20 mg una vez al día en los pacientes en los que se considera que el riesgo de TVP o EP recurrentes es alto, por ejemplo: Los que tienen comorbilidades complicadas, o los que han presentado TVP o EP recurrente con la prevención extendida con Rivaroxaban 10 mg una vez al día. La duración del tratamiento y la selección de la dosis se debe individualizar después de una valoración cuidadosa del beneficio del tratamiento frente al riesgo de hemorragia.
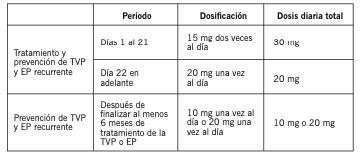
Duración del tratamiento: La duración del tratamiento debe continuar, siempre y cuando persistan los factores de riesgo para el TEV. Se debe considerar una duración corta del tratamiento (por lo menos 3 meses) en los pacientes con TVP o EP provocada por factores mayores de riesgo transitorio (es decir, cirugía mayor o traumatismo recientes). Se debe considerar una duración más prolongada del tratamiento en los pacientes con TVP o EP provocada, no relacionada con factores mayores de riesgo transitorio, TVP o EP no provocada, o antecedentes de TVP o EP recurrente. Formas de administración: Durante las primeras 3 semanas de tratamiento agudo se deben tomar 15 mg de Abaxon, 2 veces al día. Después de las primeras 3 semanas iniciales, el tratamiento con Abaxon debe continuarse con 20 mg una vez al día. Los comprimidos de Abaxon 15 mg y Abaxon 20 mg se deben administrar con alimentos. En pacientes que no pueden tragar los comprimidos enteros, es posible triturar los comprimidos de Abaxon y mezclarlos con agua o alimentos blandos, como el puré de manzana, inmediatamente antes de su uso y administración oral. La administración de los comprimidos triturados de Abaxon, debe ir seguida inmediatamente de alimentos. El comprimido triturado de Abaxon se puede administrar por sonda nasogástrica. La colocación correcta de la sonda en el estómago se debe confirmar antes de administrar Abaxon. Se debe administrar el comprimido triturado en un pequeño volumen de agua por la sonda nasogástrica, irrigándola posteriormente con agua para su vaciado en el estómago. La administración de los comprimidos triturados de Abaxon, debe ir seguida inmediatamente de alimentación entérica. Dosis máxima: La dosis máxima recomendada es de 30 mg por día, durante las primeras 3 semanas de tratamiento. En la etapa siguiente, la dosis diaria recomendada es de 20 mg. Olvido de dosis: Es esencial cumplir con la pauta posológica indicada. Si la dosis se olvida durante la etapa de tratamiento de 15 mg dos veces al día, el paciente debe tomar Abaxon inmediatamente para asegurar la administración de 30 mg de Rivaroxaban diarios. En este caso deben ser administrados inmediatamente dos comprimidos recubiertos de Abaxon 15. El paciente deberá continuar con la dosis habitual de 15 mg dos veces al día, tal como se recomienda para los días sucesivos. Si la dosis se olvida durante la etapa de tratamiento de una vez al día, el paciente debe tomar Abaxon inmediatamente para asegurar la pauta recomendada diaria de Rivaroxaban. El paciente deberá continuar con la dosis habitual una vez al día tal como se recomienda para los días sucesivos. Información adicional: Pacientes con insuficiencia hepática: Rivaroxaban está contraindicado en los pacientes con enfermedad hepática asociada a una coagulopatía que lleva a un riesgo clínicamente relevante de hemorragia. No es necesario ningún ajuste de la dosis en los pacientes con otras enfermedades hepáticas. Los datos clínicos limitados en los pacientes con insuficiencia hepática moderada, indican un aumento significativo de la actividad farmacológica. No se dispone de datos clínicos en los pacientes con insuficiencia hepática grave. Pacientes con insuficiencia renal: No se requieren ajustes de dosis en pacientes con insuficiencia renal leve (clearance de creatinina ≤80-50 ml / min) o moderada (clearance de creatinina < 50-30 ml / min). Datos clínicos limitados obtenidos en pacientes con insuficiencia renal grave (clearance de creatinina < 30-15 ml / min), indican que los niveles plasmáticos de Rivaroxaban se incrementan significativamente en esta población. Por lo tanto Abaxon debe utilizarse con precaución en estos pacientes. No se recomienda el uso de Abaxon en pacientes con clearance de creatinina < 15 ml / min. Cambio de antagonistas de la vitamina K a Rivaroxaban: El tratamiento con antagonistas de la vitamina K se debe interrumpir y el tratamiento con Rivaroxaban se debe iniciar cuando el RIN es ≤2,5. Cuando los pacientes cambien de antagonistas de la vitamina K a Rivaroxaban, los valores de RIN se elevarán falsamente después de la ingesta de Rivaroxaban. El RIN no es válido para medir la actividad anticoagulante de Rivaroxaban, y por lo tanto no debe utilizarse. Cambio de Rivaroxaban a antagonistas de la vitamina K: Existe la posibilidad de una anticoagulación inadecuada durante la transición de Rivaroxaban a antagonistas de la vitamina K. Debe garantizarse la anticoagulación adecuada continua durante cualquier transición a un anticoagulante alternativo. Debe observarse que Rivaroxaban puede contribuir a un RIN elevado. En los pacientes que cambian de Rivaroxaban a antagonistas de la vitamina K, éstos, deben administrarse simultáneamente hasta que el RIN sea ≥2,0. Durante los dos primeros días del periodo de cambio, deben emplearse dosis estándar de antagonistas de la vitamina K, seguidas por dosis de antagonistas de la vitamina K orientadas por la determinación del RIN. Mientras que los pacientes están con Rivaroxaban y antagonistas de la vitamina K, el RIN no se debe determinar antes de 24 horas (después de la dosis previa pero antes de la próxima dosis de Rivaroxaban). Después de discontinuar Rivaroxaban, la determinación del RIN puede hacerse de manera fiable 24 horas después de la última dosis. Cambio de anticoagulantes parenterales a Rivaroxaban: Para los pacientes que reciben actualmente un anticoagulante por vía parenteral, empezar Rivaroxaban 0 a 2 horas antes del tiempo previsto para la próxima administración del fármaco parenteral (por ejemplo: Heparina de bajo peso molecular), o en el momento de la interrupción de un fármaco administrado continuamente por vía parenteral (por ejemplo: Heparina no fraccionada por vía intravenosa). Cambio de Rivaroxaban a anticoagulantes parenterales: Se debe suspender el tratamiento con Rivaroxaban y administrar la primera dosis de anticoagulante por vía parenteral, cuando hubiera correspondido la dosis siguiente de Rivaroxaban. Niños y adolescentes: No se ha establecido la eficacia y seguridad en niños y adolescentes menores de 18 años. Pacientes de edad avanzada: No se requieren ajustes de dosis en esta población. Sexo: No se requieren ajustes de dosis por sexo. Peso corporal: No se requieren ajustes de dosis según el peso corporal. Diferencias étnicas: No se requieren ajustes de dosis según las diferencias étnicas.
Contraindicaciones.
Abaxon está contraindicado en los pacientes con hipersensibilidad a Rivaroxaban o a cualquier excipiente de la formulación. Pacientes con hemorragia activa, clínicamente significativa (p. ej.: Hemorragia intracraneal, hemorragia gastrointestinal). Pacientes con enfermedad hepática asociada a coagulopatía, llevando a un riesgo de hemorragia clínicamente relevante. No se ha establecido la seguridad y eficacia de Rivaroxaban en mujeres embarazadas. Los datos en animales demuestran que Rivaroxaban atraviesa la barrera placentaria. Por lo tanto, el uso de Abaxon está contraindicado durante el embarazo. No se ha establecido la seguridad y eficacia de Rivaroxaban en madres lactantes. Los datos en animales indican que Rivaroxaban se secreta por la leche materna. Por lo tanto, Abaxon sólo debe administrarse después de interrumpir la lactancia materna.
Reacciones adversas.
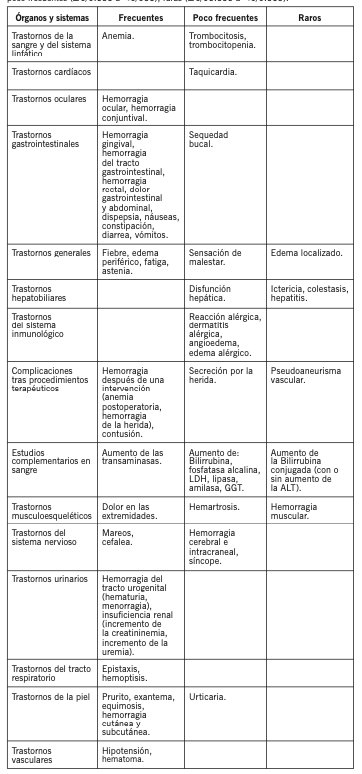
Las reacciones adversas de Rivaroxaban se listan a continuación y se las clasifica por órganos y sistemas, y por intervalos de frecuencia. Las frecuencias se definen como: Muy frecuentes (≥1/10), frecuentes (≥1/100 a < 1/10), poco frecuentes (≥1/1.000 a < 1/100), raras (≥1/10.000 a < 1/1.000).
Advertencias.
Pacientes con válvulas protésicas: No se ha estudiado la eficacia y seguridad de Rivaroxaban en estos pacientes. No existen datos que apoyen que Rivaroxaban 20 mg (15 mg para pacientes con insuficiencia renal moderada o grave) proporcione adecuada anticoagulación en esta población. Medicación concomitante: Rivaroxaban no está recomendado en pacientes que reciben tratamiento sistémico concomitante con antimicóticos azólicos (por ejemplo: Ketoconazol) o inhibidores de la proteasa del HIV (por ejemplo: Ritonavir). Estos fármacos son potentes inhibidores de CYP3A4 y P-gp. Por tanto, estos fármacos pueden aumentar las concentraciones plasmáticas de Rivaroxaban hasta un grado clínicamente relevante (en promedio 2,6 veces), lo cual puede ocasionar un riesgo aumentado de hemorragia. Sin embargo, el antimicótico azólico fluconazol, un inhibidor moderado del CYP3A4, tiene menos efecto sobre la exposición a Rivaroxaban y puede coadministrarse. Abaxon debe utilizarse con precaución en pacientes con insuficiencia renal moderada (clearance de creatinina < 30-50 ml / min), que reciben medicación concomitante que ocasiona concentraciones plasmáticas aumentadas de Rivaroxaban. Riesgo de hemorragia: Rivaroxaban, al igual que otros agentes antitrombóticos, deberá emplearse con precaución en los pacientes con un riesgo aumentado de hemorragia, por ejemplo: Trastornos hemorrágicos congénitos o adquiridos: Hipertensión arterial grave y no controlada; Enfermedad gastrointestinal ulcerosa activa; Ulceraciones gastrointestinales recientes; Retinopatía vascular; Hemorragia intracraneal o intracerebral reciente; Anormalidades vasculares intracerebrales o intrarraquídeas; Cirugía reciente cerebral, espinal u oftalmológica; Bronquiectasia o antecedentes de hemorragia pulmonar. Se debe tener precaución si los pacientes reciben tratamiento concomitante con fármacos que afectan a la hemostasia, como los antiinflamatorios no esteroides (AINEs), así como los inhibidores selectivos de recaptación de serotonina (ISRS) y los inhibidores de recaptación de serotonina norepinefrina (IRSN). Para aquellos pacientes con riesgo de sufrir una enfermedad gastrointestinal ulcerosa, se deberá considerar un tratamiento profiláctico adecuado. Cualquier disminución inexplicada de la hemoglobina o de la presión arterial, implica la búsqueda de la localización de la hemorragia. Cirugías y otros procedimientos invasivos: Si es necesario realizar un procedimiento invasivo o intervención quirúrgica, se debería interrumpir la administración de Abaxon, por lo menos 24 horas antes de la intervención, siempre y cuando sea posible, y basándose en el criterio clínico del médico. Si no se puede retrasar el procedimiento, se debería evaluar el riesgo de hemorragia contra la urgencia de la intervención. Se debe reiniciar el tratamiento con Abaxon tan pronto como sea posible después del procedimiento invasivo o la intervención quirúrgica, siempre que lo permita la situación clínica y que se haya establecido una hemostasia adecuada. Durante el tratamiento con anticoagulantes, la inyección intramuscular puede causar hematomas, por lo que debe ser evitada. Anestesia neuroaxial (epidural/espinal) o punción lumbar: Cuando se aplica anestesia neuroaxial (epidural/espinal) o se realiza una punción lumbar en los pacientes tratados con antitrombóticos para la prevención de complicaciones tromboembólicas, tienen riesgo de presentar un hematoma epidural o medular, que puede causar parálisis a largo plazo. El riesgo de estos incidentes aumenta más incluso, por el uso de catéteres epidurales permanentes o por el uso concomitante de fármacos que afectan a la hemostasia. El riesgo también puede aumentar por la punción epidural o lumbar traumática o repetida. Se debe vigilar con frecuencia en los pacientes la presencia de signos y síntomas de deterioro neurológico (por ejemplo: Adormecimiento o debilidad de las extremidades inferiores, o disfunción intestinal o vesical). Si se observan deficiencias neurológicas, son necesarios el diagnóstico y tratamiento urgentes. El médico deberá tener en cuenta el posible beneficio frente al riesgo de intervención neuroaxial en los pacientes con tratamiento anticoagulante o que van a recibir anticoagulantes para tromboprofilaxis. No hay experiencia clínica con el uso de Rivaroxaban 15 y 20 mg en estos casos. Para reducir el riesgo potencial de hemorragia relacionado con el uso concomitante de Rivaroxaban y anestesia neuroaxial (epidural/espinal) o punción espinal, se debe considerar el perfil farmacocinético de Rivaroxaban. La colocación o extracción de un catéter epidural o punción lumbar, se realiza mejor cuando se estima que el efecto coagulante de Rivaroxaban es bajo. Sin embargo, se desconoce el momento exacto en que se alcanza un efecto anticoagulante lo suficientemente bajo en cada paciente. Para extraer un catéter epidural, y en base a las características farmacocinéticas generales de Rivaroxaban, debe transcurrir al menos 2 veces la vida media, es decir al menos 18 horas en los pacientes jóvenes y 26 horas en pacientes de edad avanzada, luego de la última administración de Abaxon. Abaxon debe administrarse inmediatamente después de pasadas 6 horas del retiro del catéter. Si ocurre una punción traumática, la administración de Abaxon debe postergarse por 24 horas. Prevención del TEV: Anestesia neuroaxial (epidural/espinal) o punción lumbar: Cuando se aplica anestesia neuroaxial (epidural/espinal) o se realiza una punción lumbar en los pacientes tratados con antitrombóticos para la prevención de complicaciones tromboembólicas, tienen riesgo de presentar un hematoma epidural o medular, que puede causar parálisis a largo plazo. El riesgo de estos incidentes aumenta más incluso, por el uso de catéteres epidurales permanentes o por el uso concomitante de fármacos que afectan a la hemostasia. El riesgo también puede aumentar por la punción epidural o lumbar traumática o repetida. Se debe vigilar con frecuencia en los pacientes la presencia de signos y síntomas de deterioro neurológico (por ejemplo: Adormecimiento o debilidad de las extremidades inferiores, o disfunción intestinal o vesical). Si se observan deficiencias neurológicas, son necesarios el diagnóstico y tratamiento urgentes. El médico deberá tener en cuenta el posible beneficio frente al riesgo de intervención neuroaxial en los pacientes con tratamiento anticoagulante o que van a recibir anticoagulantes para tromboprofilaxis. Para reducir el riesgo potencial de hemorragia relacionado con el uso concomitante de Rivaroxaban y anestesia neuroaxial (epidural/espinal) o punción espinal, se debe considerar el perfil farmacocinético de Rivaroxaban. La colocación o extracción de un catéter epidural o punción lumbar, se realiza mejor cuando se estima que el efecto coagulante de Rivaroxaban es bajo. Un catéter epidural no debe retirarse antes de 18 horas después de la última administración de Abaxon. Abaxon se deberá administrar, como mínimo seis horas después de la retirada del catéter. Si se produce una punción traumática, la administración de Abaxon, deberá posponerse 24 horas. Mujeres en edad fértil: Rivaroxaban deberá utilizarse en mujeres en edad fértil, solo con medidas anticonceptivas efectivas. Prolongación del QTc: No se observó un efecto de prolongación del QTc con Rivaroxaban. Tratamiento de la TVP y EP: Pacientes con EP que están hemodinámicamente inestables o pacientes que requieran tromboembólisis o embolectomía pulmonar: No se recomienda Abaxon como una alternativa de la heparina no fraccionada en pacientes con embolismo pulmonar que están hemodinámicamente inestables o que podrían ser sometidos a trombolisis o embolectomía pulmonar, ya que no se han establecido la seguridad y eficacia de Rivaroxaban en estas situaciones clínicas. Prevención del ACV en FA: Pacientes con fibrilación auricular no valvular sometidos a ICP con colocación de stent: Se dispone de datos clínicos de un estudio intervencionista con el objetivo primario de evaluar la seguridad en pacientes con fibrilación auricular no valvular sometidos a ICP con colocación de stent. Los datos sobre la eficacia en esta población son limitados. No hay datos disponibles para estos pacientes con antecedentes de ictus/AIT. Efectos sobre la capacidad de conducir o utilizar máquinas: Se han informado eventos de síncope y mareos que pueden afectar la capacidad de un individuo para conducir y usar maquinaria. Los pacientes que experimentan estas reacciones adversas no deben conducir vehículos ni usar maquinaria. Información acerca de los excipientes: Abaxon contiene lactosa. Los pacientes con intolerancia hereditaria a galactosa, insuficiencia total de lactasa o problemas de absorción de glucosa o galactosa no deben tomar este medicamento. Embarazo: Debido al riesgo intrínseco de hemorragia y a la evidencia de que Rivaroxaban atraviesa la placenta, Abaxon está contraindicado en el embarazo. No se ha establecido la seguridad y eficacia de Rivaroxaban en mujeres embarazadas. En ratas y conejos, Rivaroxaban demostró una toxicidad materna marcada con cambios placentarios relacionados con su mecanismo de acción farmacológico (por ejemplo: Complicaciones hemorrágicas), que ocasiona toxicidad en la reproducción. No se ha identificado ningún potencial teratógeno primario. Lactancia: Abaxon sólo debe administrarse después de interrumpir la lactancia materna. No se ha establecido la seguridad y eficacia de Rivaroxaban en madres lactantes. En ratas, Rivaroxaban se secreta por la leche materna. Uso pediátrico: No se han establecido la seguridad y eficacia en niños y adolescentes menores de 18 años. Farmacovigilancia: Abaxon se encuentra sujeto a un Plan de Gestión de Riesgo de acuerdo a la Guía de Buenas Prácticas de Farmacovigilancia propuesta por la Administración Nacional de Medicamentos, Alimentos y Tecnología Médica (ANMAT).
Interacciones.
Interacciones farmacocinéticas: Rivaroxaban se depura principalmente por medio del metabolismo hepático, mediado por el citocromo P450 (CYP 3A4, CYP 2J2), y por excreción renal del fármaco no modificado, en el que intervienen los sistemas transportadores de P-glucoproteína (P-gp) y de la proteína de resistencia al cáncer de mama (Bcrp). Inhibición del CYP: Rivaroxaban no inhibe el CYP 3A4 ni ninguna otra isoforma mayor del CYP. Inducción del CYP: Rivaroxaban no induce el CYP 3A4 ni ninguna otra isoforma mayor del CYP. Efectos sobre el Rivaroxaban: El uso concomitante de Rivaroxaban con inhibidores potentes del CYP 3A4 y de la P-gp, puede llevar a una disminución de la depuración hepática y renal y, por lo tanto, puede aumentar significativamente la exposición sistémica. La administración concomitante de Rivaroxaban con el ketoconazol, un antimicótico azólico, (400 mg una vez al día), un inhibidor potente del CYP 3A4 y de la P-gp, produjo un aumento de 2,6 veces del ABC media del Rivaroxaban, en estado de equilibrio, y un aumento 1,7 veces de la Cmax media del Rivaroxaban, con aumentos significativos de sus efectos farmacodinámicos. La administración concomitante de Rivaroxaban con ritonavir, un inhibidor de la proteasa del VIH (600 mg dos veces al día), un inhibidor potente del CYP 3A4 y de la P-gp, produjo un aumento de 2,5 veces del ABC medio del Rivaroxaban y un aumento de 1,6 veces de la Cmax media del Rivaroxaban, con aumentos significativos de sus efectos farmacodinámicos. Por lo tanto, Rivaroxaban no está recomendado en los pacientes que reciben tratamiento concomitante, por vía sistémica con antimicóticos azólicos o inhibidores de la proteasa del VIH. Claritromicina (500 mg dos veces al día), considerado como inhibidor potente del CYP 3A4 e inhibidor moderado de la P-gp, ocasionó un aumento 1,5 veces del ABC media de Rivaroxaban y un aumento 1,4 veces de la Cmax. Este aumento, próximo a la magnitud de la variabilidad normal del ABC y de la Cmax, se considera no relevante clínicamente. Eritromicina (500 mg cada 8 horas), inhibidor moderado del CYP 3A4 y la P-gp, produjo un aumento de 1,3 veces del ABC y la Cmax medios del Rivaroxaban. Este aumento está dentro de la magnitud de la variabilidad normal del ABC y de la Cmax, y se considera clínicamente no relevante. En sujetos con insuficiencia renal leve, la eritromicina (500 mg, tres veces al día) produjo un aumento de 1,8 veces en el ABC media de Rivaroxaban y un aumento de 1,6 veces en la Cmax, en comparación con sujetos con función renal normal sin medicación concomitante. En sujetos con insuficiencia renal moderada, la eritromicina produjo un aumento de 2 veces en el ABC media de Rivaroxaban y un aumento de 1,6 veces en la Cmax, en comparación con sujetos con función renal normal sin medicación concomitante. Fluconazol (400 mg una vez al día), considerado como inhibidor moderado del CYP 3A4, ocasionó un aumento 1,4 veces del ABC media de Rivaroxaban y un aumento 1,3 veces de la Cmax media. Este aumento está dentro de la magnitud de la variabilidad normal del ABC y de la Cmax y se considera clínicamente no relevante. La administración concomitante de Rivaroxaban con rifampicina, un potente inductor del CYP 3A4 y de la P-gp, produjo una disminución aproximada del 50% del ABC media del Rivaroxaban, con disminuciones paralelas de sus efectos farmacodinámicos. El uso concomitante de Rivaroxaban con otros inductores potentes del CYP 3A4 (por ejemplo: Fenitoína, carbamazepina, fenobarbital o hipérico) también puede causar una disminución de la concentración plasmática del Rivaroxaban. Se consideró que la disminución en las concentraciones plasmáticas de Rivaroxaban fue clínicamente no relevante en pacientes tratados con 10 mg de Rivaroxaban una vez al día para la prevención del TEV, después de cirugías ortopédicas mayores en las extremidades inferiores. Interacciones farmacodinámicas: Después de la administración combinada de enoxaparina (dosis única de 40 mg) con Rivaroxaban (dosis única de 10 mg), se observó un efecto aditivo sobre la actividad anti-factor Xa, sin efectos adicionales en las pruebas de coagulación (TP, TTPa). La enoxaparina no afectó a las propiedades farmacocinéticas de Rivaroxaban. No se ha observado prolongación, clínicamente significativa, del tiempo de sangría después de la administración concomitante de 15 mg de Rivaroxaban y 500 mg de naproxeno. No obstante, puede haber personas con una respuesta farmacodinámica más pronunciada. Clopidogrel (dosis de carga de 300 mg, seguido de 75 mg, dosis de mantenimiento), no mostró ninguna interacción farmacocinética (con Rivaroxaban 15 mg), pero se observó un aumento relevante de los tiempos de sangrado en un subgrupo de pacientes, que no se correlacionó con la agregación plaquetaria, ni las concentraciones de P-selectina ni de los receptores GPIIb/IIIa. El cambio de los pacientes de warfarina (RIN 2,0 a 3,0) a Rivaroxaban, o de Rivaroxaban a warfarina (RIN 2,0 a 3,0), aumentó el tiempo de protrombina/RIN (Neoplastin®) más que aditivamente (pueden observarse valores individuales de RIN de hasta 12), mientras que fueron aditivos los efectos sobre TTPa, la inhibición de la actividad del factor Xa y el potencial de trombina endógena. Si se desea analizar los efectos farmacodinámicos de Rivaroxaban durante el periodo de conversión, pueden utilizarse la actividad anti- factor Xa, el PiCT y HepTest, pues estas pruebas no se afectaron por la warfarina. A partir del día 4 en adelante, después de interrumpir la warfarina, todas las pruebas (incluyendo el TP, TTPa, inhibición de la actividad del factor Xa y el PET) reflejaron sólo el efecto de Rivaroxaban. Si se desea analizar los efectos farmacodinámicos de la warfarina durante el periodo de conversión, puede utilizarse la determinación del RIN a la Cmínima de Rivaroxaban (24 horas después de la toma previa de Rivaroxaban), pues esta prueba es mínimamente afectada por Rivaroxaban en este intervalo temporal. No se observó interacción farmacocinética entre la warfarina y Rivaroxaban. Como con otros anticoagulantes, podría existir la posibilidad de que los pacientes tengan un riesgo incrementado de sangrado en caso del uso concomitante con IRSN o ISRS debido a su efecto reportado en las plaquetas. Cuando se usan concomitantemente en el programa clínico de Rivaroxaban, las tasas numéricamente más altas de sangrado clínicamente relevantes graves o no graves, fueron observadas en todos los grupos de tratamiento. Interacciones con parámetros de laboratorio: Las pruebas de los parámetros de la coagulación (TP, TTPa, HepTest®) se afectan de la manera esperada por el modo de acción de Rivaroxaban.
Sobredosificación.
Se han notificado casos raros
de sobredosis de hasta 600 mg, sin complicaciones hemorrágicas ni otros eventos adversos. Debido a la absorción limitada, es de esperar un efecto techo sin incremento adicional en la exposición plasmática promedio a dosis de 50 mg o superiores. No hay disponible ningún antídoto específico que antagonice el efecto farmacodinámico de Rivaroxaban. Puede considerarse el uso de carbón activado para reducir la absorción en caso de sobredosis por Abaxon. Debido a la elevada fijación a las proteínas plasmáticas, no se espera que el Rivaroxaban sea dializable. Ante la eventualidad de una sobredosificación, concurrir al hospital más cercano o comunicarse con los Centros de Toxicología: Hospital de Pediatría Ricardo Gutiérrez: (011) 4962-6666 / 2247, Hospital A. Posadas: (011) 4654-6648 / 4658-7777. Manejo de hemorragias: Si se presentara una complicación hemorrágica en un paciente que recibe Rivaroxaban, la próxima administración debe retrasarse o el tratamiento debe suspenderse, según sea necesario. Rivaroxaban tiene una vida media de aproximadamente 5 a 13 horas. El manejo debe individualizarse en función de la gravedad y localización de la hemorragia. Puede realizarse tratamiento sintomático adecuado, según sea necesario, como compresión mecánica (por ejemplo: Para la epistaxis grave), hemostasia quirúrgica con procedimientos de control de la hemorragia, reemplazo de líquidos y soporte hemodinámico, hemoderivados (concentrado de eritrocitos o plasma fresco congelado, dependiendo de la anemia o coagulopatía asociada) o plaquetas. Si la hemorragia no puede controlarse por las medidas anteriores, puede considerarse la administración de un agente de reversión procoagulante específico, como concentrado de complejo de protrombina (PCC), concentrado de complejo de protrombina activada (APCC) o factor VIIa recombinante (r-FVIIa). Sin embargo, actualmente hay una experiencia clínica muy limitada con el uso de estos medicamentos en las personas que reciben Rivaroxaban. No se espera que el sulfato de protamina y la vitamina K afecten a la actividad anticoagulante del Rivaroxaban. Hay experiencia limitada con el ácido tranexámico y no hay experiencia con el ácido aminocaproico y la aprotinina en las personas que reciben Rivaroxaban. No hay ni justificación científica para el beneficio, ni experiencia con el hemostático sistémico desmopresina, en personas que reciben Rivaroxaban.
Presentación.
Abaxon 15 Comprimidos recubiertos: Envase conteniendo 30 comprimidos recubiertos. Comprimidos redondos, color rosado, codificados Rv en una cara y 15 en la otra. Abaxon 20 Comprimidos recubiertos: Envase conteniendo 30 comprimidos recubiertos. Comprimidos redondos, color amarillo oscuro, codificados Rv en una cara y 20 en la otra. Otras presentaciones Abaxon 2,5 Comprimidos recubiertos: Envase conteniendo 30 comprimidos recubiertos. Abaxon 10 Comprimidos recubiertos: Envase conteniendo 30 comprimidos recubiertos.
ABAXON
ROEMMERS
2,5
Agente antitrombótico, inhibidor directo del factor Xa de la coagulación.
Composición.
Cada comprimido recubierto contiene Rivaroxaban 2,50 mg. Excipientes: Celulosa microcristalina 49,50 mg; Lactosa monohidrato 40,10 mg; Croscarmelosa sódica 3,00 mg; Hidroxipropilmetilcelulosa 3,50 mg; Lauril sulfato de sodio 0,40 mg; Estearato de magnesio 1,00 mg; Alcohol polivinílico 1,98 mg; Dióxido de titanio 1,24 mg; Talco 0,73 mg; Polietilenglicol 3000 1,00 mg; Óxido de hierro amarillo (CI No 77492) 0,05 mg.
Farmacología.
Rivaroxaban es un inhibidor altamente selectivo del factor directo Xa, biodisponible a nivel oral. La activación del factor X al factor Xa (FXa) mediante la vía intrínseca y extrínseca, juega una función importante en la cascada de coagulación de sangre. El FXa convierte la protrombina directamente a trombina a través del complejo de la Protrombinasa y en última instancia, esta reacción deriva en la formación de coágulos de fibrina y la activación de plaquetas por la trombina. Una molécula del FXa es capaz de generar más de 1.000 moléculas de trombina, debido a la naturaleza amplificadora de la cascada de coagulación. Además, la tasa de reacción del FXa unido a la protrombinasa, aumenta 300.000 veces en comparación la del FXa libre, y causa una explosión generadora de trombina. Los inhibidores selectivos del FXa pueden eliminar la explosión amplificada generadora de trombina. Como consecuencia, varias pruebas de coagulación específicas y globales se ven afectadas por el Rivaroxaban. En seres humanos, se observó inhibición dependiente de la dosis de la actividad del factor Xa. Rivaroxaban no inhibe la trombina (factor II activado) y no se han demostrado efectos sobre las plaquetas. Rivaroxaban afecta el tiempo de protrombina (TP) de una manera dependiente de la dosis. El tiempo parcial de tromboplastina activado (activated partial thromboplastin time, aPTT) y el HepTest también se prolongaron de manera dependiente de la dosis; sin embargo, no se los recomienda para evaluar el efecto farmacodinámico de Rivaroxaban. La actividad contra el factor Xa también se ve afectada por Rivaroxaban. No es necesario controlar los parámetros de coagulación durante el tratamiento clínico de rutina con Rivaroxaban. Farmacocinética: Absorción: Rivaroxaban se absorbe rápidamente por vía oral y la Cmax se observa alrededor de las 2-4 horas. La absorción oral es casi completa, con una biodisponibilidad de alrededor del 80-100%, para las dosis de 2,5 y 10 mg, independientemente de las condiciones de ayuno/alimento. La ingesta de alimentos no afecta el ABC ni la Cmax de Rivaroxaban a la dosis de 10 mg. Los comprimidos de 2,5 y 10 mg de Rivaroxaban se pueden ingerir con o sin alimentos. La variabilidad farmacocinética de Rivaroxaban entre sujetos, es moderada, con una variabilidad de entre 30-40%. La absorción de Rivaroxaban depende del sitio de liberación del medicamento en el tubo digestivo. Se reportó una disminución del 29% y del 56% en el ABC y Cmax en comparación con el comprimido, cuando se libera Rivaroxaban granulado en el intestino delgado proximal. La exposición disminuye adicionalmente si se libera el medicamento en la porción distal del intestino delgado o en el colon ascendente. Se debe evitar la administración de Rivaroxaban en la porción distal al estómago, ya que puede disminuir la absorción y la exposición del mismo. La biodisponibilidad (ABC y Cmax) de 20 mg de Rivaroxaban, administrados por vía oral como comprimido triturado y mezclado en puré de manzana o suspendido en agua y administrado por sonda nasogástrica y seguido de una comida líquida, fue comparable a la del comprimido entero. Distribución: La unión a proteínas de Rivaroxaban es de alrededor del 92 al 95%, siendo la albúmina sérica el componente de unión principal. Metabolismo y eliminación: De la dosis administrada de Rivaroxaban, se metabolizan aproximadamente 2/3; después, la mitad se elimina por vía renal y la otra mitad por vía fecal. El 1/3 restante de la dosis administrada se excreta directamente por vía renal como principio activo no modificado en la orina, principalmente mediante secreción renal activa. Rivaroxaban se metaboliza mediante el CYP3A4, el CYP2J2 y mecanismos independientes del CYP. Las principales vías de biotransformación son la degradación oxidativa de la porción de morfolinona y la hidrólisis de los enlaces amida. En base a investigaciones in vitro, Rivaroxaban es un sustrato de las proteínas transportadoras P-gp (P-glucoproteína) y Bcrp (proteína de resistencia al cáncer de mama). Rivaroxaban, en forma inalterada, es el compuesto más abundante en el plasma humano sin presencia de metabolitos mayores o metabolitos activos circulantes. Con un aclaramiento sistémico de aproximadamente 10 l/h, Rivaroxaban puede clasificarse como una sustancia de bajo aclaramiento. La eliminación de Rivaroxaban del plasma ocurrió con vidas medias terminales de entre 5 a 9 horas en individuos jóvenes y de 11 a 13 horas en personas de edad avanzada. Poblaciones especiales: Sexo: No se describieron diferencias clínicamente relevantes en las propiedades farmacocinéticas ni farmacodinámicas entre hombres y mujeres. Pacientes de edad avanzada: Los pacientes de edad avanzada presentaron concentraciones plasmáticas mayores que los pacientes más jóvenes, con unos valores medios del ABC 1,5 veces superiores, principalmente debido a la disminución (aparente) del aclaramiento renal y total. No es necesario un ajuste de la dosis en esta población. Niños y adolescentes: No se ha establecido la seguridad y eficacia en niños y adolescentes menores de 18 años. Peso corporal: Las concentraciones plasmáticas de Rivaroxaban no fueron afectadas por los valores extremos de peso corporal ( < 50 kg o > 120 kg). No es necesario un ajuste de la dosis. Origen étnico: No se observaron diferencias interétnicas clínicamente relevantes entre los pacientes de raza blanca, afroamericanos, de origen latinoamericano, japonés o chino, en cuanto a las propiedades farmacocinéticas o farmacodinámicas. Disfunción hepática: Rivaroxaban está contraindicado en pacientes con enfermedad hepática asociada con la coagulopatía que conlleva un riesgo de hemorragia clínicamente relevante. Se observaron cambios farmacocinéticos menores de Rivaroxaban en pacientes con insuficiencia hepática de grado leve (clasificación Child Pugh A), como ser un incremento de 1,2 veces el ABC, lo que es casi comparable con el grupo control de voluntarios sanos. En los pacientes con insuficiencia de grado moderado (clasificación Child Pugh B), el ABC media de Rivaroxaban aumenta significativamente en 2,3 veces, en comparación con los voluntarios sanos. El ABC parcial aumentó 2,6 veces. No hay datos en pacientes con insuficiencia hepática grave. La inhibición de la actividad del factor Xa se incrementó en un factor de 2,6 en los pacientes con insuficiencia hepática moderada, en comparación con los voluntarios sanos; de manera similar, la prolongación del TP se incrementó en un factor de 2,1. La prueba de coagulación global TP evalúa la vía extrínseca, que consiste en los factores de coagulación VII, X, V, II y I que se sintetizan en el hígado. Los pacientes con insuficiencia hepática moderada fueron más sensibles a Rivaroxaban, lo que produjo una relación farmacocinética / farmacodinámica más pronunciada entre la concentración y el TP. No existen datos disponibles sobre pacientes clasificados como Child Pugh C. Disfunción renal: Se observó un incremento de la concentración plasmática en relación al grado de insuficiencia renal. En las personas con insuficiencia renal leve (clearance de creatinina de 80 a 50 ml / min), moderada (clearance de creatinina < 50 a 30 ml / min) o grave (clearance de creatinina < 30 - 15 ml / min), las concentraciones plasmáticas de Rivaroxaban (ABC), estuvieron aumentadas 1,4, 1,5 y 1,6 veces, respectivamente, en comparación con voluntarios sanos. Los aumentos correspondientes de los efectos farmacodinámicos fueron más pronunciados. En las personas con insuficiencia renal leve, la inhibición total de la actividad del factor Xa aumentó en un factor de 1,5; en la insuficiencia renal moderada, en un factor de 1,9, y en la insuficiencia renal grave, del 2,0, en comparación con voluntarios sanos; de manera similar, la prolongación del TP aumentó, respectivamente, en factores de 1,3, 2,2 y 2,4. No hay datos de pacientes con clearance de creatinina < 15 ml / min. No se recomienda el uso en pacientes con depuración de creatinina < 15 ml / min. Rivaroxaban se debe utilizar con precaución en pacientes con insuficiencia renal grave y depuración de creatinina de 15 - 30 ml / min. Debido a la enfermedad subyacente, los pacientes con insuficiencia renal grave, tienen un mayor riesgo de hemorragia y trombosis. Farmacología de seguridad: La función cardiovascular, respiratoria y del sistema nervioso central no se vieron afectadas. No se observó un potencial pro- arritmogénico. No se observaron efectos, clínicamente relevantes, en relación con la motilidad gastrointestinal, la función hepática, la función renal y los niveles de glucosa en sangre.
Indicaciones.
Abaxon 2,5 está indicado para la prevención de acontecimientos aterotrombóticos en pacientes adultos, tras un síndrome coronario agudo con biomarcadores cardíacos elevados, en combinación con ácido acetilsalicílico (AAS) solo o con AAS más clopidogrel o ticlopidina.
Dosificación.
Adultos: La dosis recomendada de Abaxon es de un comprimido de 2,5 mg, dos veces por día. Síndrome Coronario Agudo (SCA): Los pacientes que toman Abaxon dos veces al día, deben tomar también una dosis diaria de 75-100 mg de AAS, o una dosis diaria de 75-100 mg de AAS más una dosis diaria de 75 mg de clopidogrel o una dosis diaria estándar de ticlopidina. Se recomienda administrar el tratamiento al menos 24 meses. Luego de haber padecido un SCA, los pacientes continúan con un alto riesgo de eventos cardiovasculares, por lo que podrían beneficiarse del tratamiento prolongado. El tratamiento con Abaxon, se debe iniciar lo antes posible tras la estabilización del acontecimiento de SCA (incluyendo los procedimientos de revascularización), a partir de las 24 horas siguientes a la admisión en el hospital y cuando se interrumpiría normalmente la terapia anticoagulante por vía parenteral. Forma de administración: Vía oral. Los comprimidos de Abaxon se pueden tomar con o sin los alimentos. Es posible triturar los comprimidos y mezclarlos con agua o con alimentos blandos (como puré de manzana), en aquellos pacientes con dificultad al tragar. El comprimido triturado de Abaxon se puede administrar por sonda nasogástrica. Se debe administrar el comprimido triturado en un pequeño volumen de agua por la sonda nasogástrica, irrigándola posteriormente con agua para su vaciado en el estómago. Olvido de dosis: En caso de olvido en la toma de una dosis, el paciente debe continuar con la dosis siguiente a la hora programada. La dosis no se debe duplicar para compensar una dosis olvidada. Información adicional: Pacientes con disfunción hepática: Rivaroxaban está contraindicado en los pacientes con enfermedad hepática asociada a coagulopatía llevando a un riesgo de hemorragia clínicamente relevante. No es necesario ajustar la dosis en los pacientes con otras enfermedades hepáticas. Datos clínicos limitados en pacientes con insuficiencia hepática moderada (Child Pugh B), indican un aumento significativo de la actividad farmacológica. No se dispone de datos clínicos en los pacientes con insuficiencia hepática severa (Child Pugh C). Pacientes con disfunción renal: No se requiere ningún ajuste de la dosis si Rivaroxaban se administra a pacientes con insuficiencia renal leve (clearance de creatinina ≤80-50 ml / min) o moderada (clearance de creatinina < 50-30 ml / min). Datos clínicos limitados en pacientes con insuficiencia renal severa (clearance de creatinina < 30-15 ml / min), indican que las concentraciones plasmáticas de Rivaroxaban están aumentadas significativamente en esta población. Por lo tanto, Rivaroxaban debe emplearse con precaución en estos pacientes. No se recomienda el uso de Rivaroxaban en pacientes con un clearance de creatinina < 15 ml / min. Cambio de antagonistas de la vitamina K a Rivaroxaban: Cuando los pacientes cambien de antagonistas de la vitamina K a Rivaroxaban, los valores del RIN podrían estar falsamente elevados después de tomar Rivaroxaban. El RIN no es válido para medir la actividad anticoagulante de Rivaroxaban. Cambio de Rivaroxaban a antagonistas de la vitamina K: Existe la posibilidad de una anticoagulación inadecuada durante la transición de Rivaroxaban a antagonistas de la vitamina K. Debe garantizarse la anticoagulación adecuada continua durante cualquier transición a un anticoagulante alternativo. Se debe observar que Rivaroxaban puede contribuir a una elevación del RIN. En los pacientes que cambian de Rivaroxaban a antagonistas de vitamina K se deben administrar, en forma simultánea, hasta que el RIN sea ≥2.0. Durante los dos primeros días del periodo de cambio, deben emplearse dosis estándar de antagonistas de vitamina K, seguidas por dosis de antagonistas de vitamina K controladas por los valores del RIN. Mientras que los pacientes están con Rivaroxaban y antagonistas de la vitamina K, el RIN no se debe determinar antes de 24 horas después de la dosis previa pero antes de la próxima dosis de Rivaroxaban. Después de discontinuar Rivaroxaban, la determinación del RIN puede hacerse de manera fiable 24 horas después de la última dosis. Cambio de anticoagulantes parenterales a Rivaroxaban: Para los pacientes que reciben actualmente un anticoagulante por vía parenteral, se debe comenzar el tratamiento con Rivaroxaban de 0 a 2 horas antes del tiempo previsto para la próxima administración del fármaco parenteral (por ejemplo: Heparina de bajo peso molecular) o en el momento de la interrupción de un fármaco administrado continuamente por vía parenteral (por ejemplo: Heparina no fraccionada por vía intravenosa). Cambio de Rivaroxaban a anticoagulantes parenterales: Se debe suspender el tratamiento con Rivaroxaban y administrar la primera dosis de anticoagulante por vía parenteral, cuando hubiera correspondido la dosis siguiente de Rivaroxaban.
Contraindicaciones.
Abaxon está contraindicado en los pacientes con hipersensibilidad a Rivaroxaban o a cualquier excipiente de la formulación. Pacientes con hemorragia activa, clínicamente significativa (p. ej.: Hemorragia intracraneal, hemorragia gastrointestinal). Pacientes con enfermedad hepática asociada a coagulopatía, llevando a un riesgo de hemorragia clínicamente relevante. Tratamiento concomitante con cualquier otro agente anticoagulante, por ejemplo: Heparina no fraccionada (HNF), heparinas de bajo peso molecular (enoxaparina, dalteparina, etc), derivados de la heparina (fondaparinux, etc), anticoagulantes orales (warfarina, apixabán, dabigatran, etc), excepto bajo las circunstancias de cambio de tratamiento a o desde Rivaroxaban, o cuando se administre HNF a las dosis necesarias para mantener un catéter venoso o arterial central abierto. No se ha establecido la seguridad y eficacia de Rivaroxaban en mujeres embarazadas. Los datos en animales demuestran que Rivaroxaban atraviesa la barrera placentaria. Por lo tanto, el uso de Abaxon está contraindicado durante el embarazo. No se ha establecido la seguridad y eficacia de Rivaroxaban en madres lactantes. Los datos en animales indican que Rivaroxaban se secreta por la leche materna. Por lo tanto, Abaxon sólo debe administrarse después de interrumpir la lactancia materna.
Reacciones adversas.
Las reacciones adversas de Rivaroxaban se listan a continuación y se las clasifica por órganos y sistemas, y por intervalos de frecuencia. Las frecuencias se definen como: Muy frecuentes (≥1/10), frecuentes (≥1/100 a < 1/10), poco frecuentes (≥1/1.000 a < 1/100), raras (≥1/10.000 a < 1/1.000).
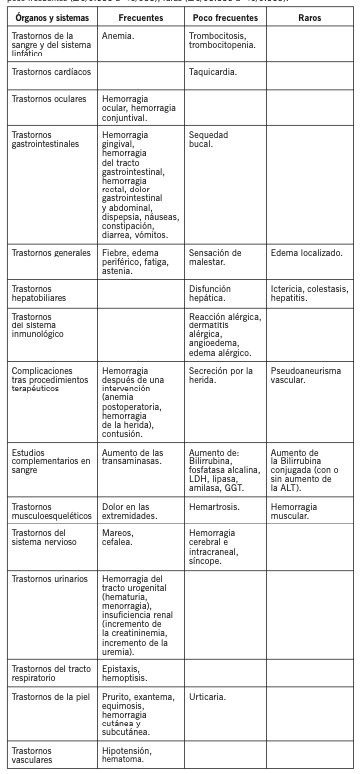
Advertencias.
Medicación concomitante: Se ha estudiado la eficacia y seguridad de Rivaroxaban en combinación con los antiagregantes ácido acetilsalicílico (AAS) solo y AAS más clopidogrel/ticlopidina. No se ha estudiado el tratamiento en combinación con otros medicamentos antiagregantes, como por ejemplo, prasugrel o ticagrelor, por lo que no se recomienda este tipo de combinaciones. Rivaroxaban no está recomendado en pacientes que reciben tratamiento sistémico concomitante con antimicóticos azólicos (por ejemplo: Ketoconazol) o inhibidores de la proteasa del HIV (por ejemplo: Ritonavir). Estos fármacos son potentes inhibidores de CYP3A4 y P-gp. Por tanto, estos fármacos pueden aumentar las concentraciones plasmáticas de Rivaroxaban hasta un grado clínicamente relevante (en promedio 2,6 veces), lo cual puede ocasionar un riesgo aumentado de hemorragia. Sin embargo, el antimicótico azólico fluconazol, un inhibidor moderado del CYP3A4, tiene menos efecto sobre la exposición a Rivaroxaban y puede coadministrarse. Insuficiencia renal: Abaxon se debe usar con precaución en pacientes con insuficiencia renal moderada (clearance de creatinina < 50-30 ml / min) que reciben otra medicación que ocasiona concentraciones plasmáticas aumentadas de Rivaroxaban. En pacientes con insuficiencia renal severa (clearance de creatinina < 30 ml / min), las concentraciones plasmáticas de Rivaroxaban pueden aumentar significativamente (en promedio 1,6 veces) lo que conllevaría a ocasionar un riesgo aumentado de hemorragia. Debido a la enfermedad subyacente, aumenta el riesgo tanto de hemorragia como de trombosis en estos pacientes. Abaxon debería usarse con precaución en pacientes con un clearance de creatinina de 15 a 29 ml / min. No se recomienda el uso en pacientes con un clearance de creatinina < 15 ml / min. Los pacientes con insuficiencia renal grave o riesgo hemorrágico aumentado y los pacientes que reciben tratamiento sistémico concomitante con antimicóticos azólicos o inhibidores de la proteasa del HIV, se han de monitorizar cuidadosamente en cuanto a signos de complicaciones hemorrágicas después de la iniciación del tratamiento. Pacientes con antecedente de accidente cerebrovascular o ataque isquémico transitorio (AIT): Abaxon se debe evitar en el tratamiento de pacientes con SCA que tengan antecedentes de accidente cerebrovascular o AIT. Los datos limitados en este tipo de población, indican que es posible que estos pacientes no se beneficien con el tratamiento. Riesgo de hemorragia: Rivaroxaban, al igual que otros agentes antitrombóticos, deberá emplearse con precaución en los pacientes con un riesgo aumentado de hemorragia, por ejemplo: Trastornos hemorrágicos congénitos o adquiridos; Hipertensión arterial grave y no controlada; Enfermedad gastrointestinal ulcerosa activa; Ulceraciones gastrointestinales recientes; Retinopatía vascular; Hemorragia intracraneal o intracerebral reciente; Anormalidades vasculares intracerebrales o intrarraquídeas; Cirugía reciente cerebral, espinal u oftalmológica; Bronquiectasia o antecedentes de hemorragia pulmonar. Debe tenerse precaución si los pacientes reciben tratamiento concomitante con fármacos que afectan a la hemostasia, como los antiinflamatorios no esteroides (AINEs), los inhibidores de la agregación plaquetaria u otros antitrombóticos. Luego de padecer un SCA, los pacientes en tratamiento con Abaxon y AAS o Abaxon y AAS más clopidogrel/ticlopidina solamente, deberían recibir tratamiento crónico concomitante con AINEs si el beneficio compensa el riesgo de la hemorragia. Cualquier disminución inexplicado de la hemoglobina o de la presión arterial, implica la búsqueda de la localización de la hemorragia. Se estudió la seguridad y eficacia de Rivaroxaban en combinación con agentes antiplaquetarios como la aspirina y clopidogrel / ticlopidina. No se estudió la combinación con otros agentes antiplaquetarios, como por ejemplo: Prasugrel o ticagrelor, por lo tanto no se recomienda esta combinación. Anestesia neuroaxial (epidural/espinal) o punción lumbar: Cuando se aplica anestesia neuroaxial (epidural/espinal) o se realiza una punción lumbar en los pacientes tratados con antitrombóticos para la prevención de complicaciones tromboembólicas, tienen riesgo de presentar un hematoma epidural o medular, que puede causar parálisis a largo plazo. El riesgo de estos incidentes aumenta más incluso, por el uso de catéteres epidurales permanentes o por el uso concomitante de fármacos que afectan a la hemostasia. El riesgo también puede aumentar por la punción epidural o lumbar traumática o repetida. Se debe vigilar con frecuencia en los pacientes la presencia de signos y síntomas de deterioro neurológico (por ejemplo: Adormecimiento o debilidad de las extremidades inferiores, o disfunción intestinal o vesical). Si se observan deficiencias neurológicas, son necesarios el diagnóstico y tratamiento urgentes. El médico deberá tener en cuenta el posible beneficio frente al riesgo de intervención neuroaxial en los pacientes con tratamiento anticoagulante o que van a recibir anticoagulantes para tromboprofilaxis. No hay experiencia clínica con el uso de Rivaroxaban 2,5 mg administrado con el AAS solo o con AAS más clopidogrel o ticlopidina en estas situaciones. Para reducir el riesgo potencial de hemorragia relacionado con el uso concomitante de Rivaroxaban y anestesia neuroaxial (epidural/espinal) o punción espinal, se debe considerar el perfil farmacocinético de Rivaroxaban. La colocación o extracción de un catéter epidural o punción lumbar, se realiza mejor cuando se estima que el efecto coagulante de Rivaroxaban es bajo. Sin embargo, se desconoce el momento exacto en que se alcanza un efecto anticoagulante lo suficientemente bajo en cada paciente. Se debe evaluar el uso concomitante de inhibidores de la agregación plaquetaria e interrumpir dichos medicamentos según corresponda. Cirugías y otros procedimientos invasivos: Si es necesario realizar un procedimiento invasivo o intervención quirúrgica, se debería interrumpir la administración de Abaxon por lo menos 12 horas antes de la intervención, siempre y cuando sea posible, y basándose en el criterio clínico del médico. Si un paciente va a ser sometido a cirugía electiva y no se desea el efecto antiplaquetario, se deberá interrumpir la administración de inhibidores de la agregación plaquetaria según las instrucciones de la información de prescripción del fabricante. Si no se puede retrasar el procedimiento, se debería evaluar el riesgo de hemorragia contra la urgencia de la intervención. Se debe reiniciar el tratamiento con Abaxon tan pronto como sea posible después del procedimiento invasivo o la intervención quirúrgica, siempre que lo permita la situación clínica y que se haya establecido una hemostasia adecuada. Durante el tratamiento con anticoagulantes, la inyección intramuscular puede causar hematomas, por lo que debe ser evitada. Mujeres en edad fértil: Rivaroxaban deberá utilizarse en mujeres en edad fértil, solo con medidas anticonceptivas efectivas. Prolongación del QTc: No se observó un efecto de prolongación del QTc con Rivaroxaban. Información acerca de los excipientes: Abaxon contiene lactosa. Los pacientes con intolerancia hereditaria a galactosa, insuficiencia total de lactasa o problemas de absorción de glucosa o galactosa no deben tomar este medicamento. Efectos sobre la capacidad de conducir o utilizar máquinas: Se han informado eventos de síncope y mareos que pueden afectar la capacidad de un individuo para conducir y usar maquinaria. Los pacientes que experimentan estas reacciones adversas no deben conducir vehículos ni usar maquinaria. Embarazo: Debido al riesgo intrínseco de hemorragia y a la evidencia de que Rivaroxaban atraviesa la placenta, Abaxon está contraindicado en el embarazo. No se ha establecido la seguridad y eficacia de Rivaroxaban en mujeres embarazadas. En ratas y conejos, Rivaroxaban demostró una toxicidad materna marcada con cambios placentarios relacionados con su mecanismo de acción farmacológico (por ejemplo: Complicaciones hemorrágicas), que ocasiona toxicidad en la reproducción. No se ha identificado ningún potencial teratógeno primario. Lactancia: Abaxon sólo debe administrarse después de interrumpir la lactancia materna. No se ha establecido la seguridad y eficacia de Rivaroxaban en madres lactantes. En ratas, Rivaroxaban se secreta por la leche materna. Uso pediátrico: No se han establecido la seguridad y eficacia en niños y adolescentes menores de 18 años. Farmacovigilancia: Abaxon se encuentra sujeto a un Plan de Gestión de Riesgo de acuerdo a la Guía de Buenas Prácticas de Farmacovigilancia propuesta por la Administración Nacional de Medicamentos, Alimentos y Tecnología Médica (ANMAT).
Interacciones.
Interacciones farmacocinéticas: Rivaroxaban se depura principalmente por medio del metabolismo hepático, mediado por el citocromo P450 (CYP 3A4, CYP 2J2), y por excreción renal del fármaco no modificado, en el que intervienen los sistemas transportadores de P-glucoproteína (P-gp) y de la proteína de resistencia al cáncer de mama (Bcrp). Inhibición del CYP: Rivaroxaban no inhibe el CYP 3A4 ni ninguna otra isoforma mayor del CYP. Inducción del CYP: Rivaroxaban no induce el CYP 3A4 ni ninguna otra isoforma mayor del CYP. Efectos sobre el Rivaroxaban: El uso concomitante de Rivaroxaban con inhibidores potentes del CYP 3A4 y de la P-gp, puede llevar a una disminución de la depuración hepática y renal y, por lo tanto, puede aumentar significativamente la exposición sistémica. La administración concomitante de Rivaroxaban con el ketoconazol, un antimicótico azólico, (400 mg una vez al día), un inhibidor potente del CYP 3A4 y de la P-gp, produjo un aumento de 2,6 veces del ABC media del Rivaroxaban, en estado de equilibrio, y un aumento 1,7 veces de la Cmax media del Rivaroxaban, con aumentos significativos de sus efectos farmacodinámicos. La administración concomitante de Rivaroxaban con ritonavir, un inhibidor de la proteasa del VIH (600 mg dos veces al día), un inhibidor potente del CYP 3A4 y de la P-gp, produjo un aumento de 2,5 veces del ABC medio del Rivaroxaban y un aumento de 1,6 veces de la Cmax media del Rivaroxaban, con aumentos significativos de sus efectos farmacodinámicos. Por lo tanto, Rivaroxaban no está recomendado en los pacientes que reciben tratamiento concomitante, por vía sistémica con antimicóticos azólicos o inhibidores de la proteasa del VIH. Claritromicina (500 mg dos veces al día), considerado como inhibidor potente del CYP 3A4 e inhibidor moderado de la P-gp, ocasionó un aumento 1,5 veces del ABC media de Rivaroxaban y un aumento 1,4 veces de la Cmax. Este aumento, próximo a la magnitud de la variabilidad normal del ABC y de la Cmax, se considera no relevante clínicamente. Eritromicina (500 mg cada 8 horas), inhibidor moderado del CYP 3A4 y la P-gp, produjo un aumento de 1,3 veces del ABC y la Cmax medios del Rivaroxaban. Este aumento está dentro de la magnitud de la variabilidad normal del ABC y de la Cmax, y se considera clínicamente no relevante. En sujetos con insuficiencia renal leve, la eritromicina (500 mg, tres veces al día) produjo un aumento de 1,8 veces en el ABC media de Rivaroxaban y un aumento de 1,6 veces en la Cmax, en comparación con sujetos con función renal normal sin medicación concomitante. En sujetos con insuficiencia renal moderada, la eritromicina produjo un aumento de 2 veces en el ABC media de Rivaroxaban y un aumento de 1,6 veces en la Cmax, en comparación con sujetos con función renal normal sin medicación concomitante. Fluconazol (400 mg una vez al día), considerado como inhibidor moderado del CYP 3A4, ocasionó un aumento 1,4 veces del ABC media de Rivaroxaban y un aumento 1,3 veces de la Cmax media. Este aumento está dentro de la magnitud de la variabilidad normal del ABC y de la Cmax y se considera clínicamente no relevante. La administración concomitante de Rivaroxaban con rifampicina, un potente inductor del CYP 3A4 y de la P-gp, produjo una disminución aproximada del 50% del ABC media del Rivaroxaban, con disminuciones paralelas de sus efectos farmacodinámicos. El uso concomitante de Rivaroxaban con otros inductores potentes del CYP 3A4 (por ejemplo: Fenitoína, carbamazepina, fenobarbital o hipérico) también puede causar una disminución de la concentración plasmática del Rivaroxaban. Se consideró que la disminución en las concentraciones plasmáticas de Rivaroxaban fue clínicamente no relevante en pacientes tratados con 10 mg de Rivaroxaban una vez al día para la prevención del TEV, después de cirugías ortopédicas mayores en las extremidades inferiores. Se deben usar con precaución los inductores potentes del CYP 3A4 en pacientes tratados con 2,5 mg de Rivaroxaban dos veces al día. Interacciones farmacodinámicas: Después de la administración combinada de enoxaparina (dosis única de 40 mg) con Rivaroxaban (dosis única de 10 mg), se observó un efecto aditivo sobre la actividad anti-factor Xa, sin efectos adicionales en las pruebas de coagulación (TP, TTPa). La enoxaparina no afectó a las propiedades farmacocinéticas de Rivaroxaban. Clopidogrel (dosis de carga de 300 mg, seguido de 75 mg, dosis de mantenimiento), no mostró ninguna interacción farmacocinética (con Rivaroxaban 15 mg), pero se observó un aumento relevante de los tiempos de sangrado en un subgrupo de pacientes, que no se correlacionó con la agregación plaquetaria, ni las concentraciones de P-selectina ni de los receptores GPIIb / IIIa. No se ha observado ninguna prolongación clínicamente relevante del tiempo de sangrado después de la administración concomitante de Rivaroxaban (15 mg) y 500 mg de naproxeno. No obstante, puede haber personas con una respuesta farmacodinámica más pronunciada. El cambio de los pacientes de warfarina (RIN 2.0 a 3.0) a Rivaroxaban (20 mg) o de Rivaroxaban (20 mg) a warfarina (RIN 2.0 a 3.0), aumentó el tiempo de protrombina/RIN (Neoplastin® Plus) más que aditivamente (pueden observarse valores individuales de RIN de hasta 12), mientras que fueron aditivos los efectos sobre TTPa, la inhibición de la actividad del factor Xa y el potencial de trombina endógena. Si se desea analizar los efectos farmacodinámicos de Rivaroxaban durante el periodo de conversión, pueden utilizarse la actividad anti- factor Xa, el PiCT y HepTest, pues estas pruebas no se afectaron por la warfarina. A partir del día 4 en adelante, después de interrumpir la warfarina, todas las pruebas (incluyendo el TP, TTPa, inhibición de la actividad del factor Xa y el PET) reflejaron sólo el efecto de Rivaroxaban. Si se desea analizar los efectos farmacodinámicos de la warfarina durante el periodo de conversión, puede utilizarse la determinación del RIN a la Cmínima de Rivaroxaban (24 horas después de la toma previa de Rivaroxaban), pues esta prueba es mínimamente afectada por Rivaroxaban en este intervalo temporal. No se observó interacción farmacocinética entre la warfarina y Rivaroxaban. Interacciones con parámetros de laboratorio: Las pruebas de los parámetros de la coagulación (TP, TTPa, HepTest®) se afectan de la manera esperada por el modo de acción de Rivaroxaban.
Sobredosificación.
Se han notificado casos raros de sobredosis de hasta 600 mg, sin complicaciones hemorrágicas ni otros eventos adversos. Debido a la absorción limitada, es de esperar un efecto techo sin incremento adicional en la exposición plasmática promedio a dosis de 50 mg o superiores. No hay disponible ningún antídoto específico que antagonice el efecto farmacodinámico de Rivaroxaban. Puede considerarse el uso de carbón activado para reducir la absorción en caso de sobredosis por Abaxon. Debido a la elevada fijación a las proteínas plasmáticas, no se espera que el Rivaroxaban sea dializable. Ante la eventualidad de una sobredosificación, concurrir al hospital más cercano o comunicarse con los Centros de Toxicología: Hospital de Pediatría Ricardo Gutiérrez: (011) 4962-6666 / 2247, Hospital A. Posadas: (011) 4654-6648 / 4658-7777. Manejo de hemorragias Si se presentara una complicación hemorrágica en un paciente que recibe Rivaroxaban, la próxima administración debe retrasarse o el tratamiento debe suspenderse, según sea necesario. Rivaroxaban tiene una vida media de aproximadamente 5 a 13 horas. El manejo debe individualizarse en función de la gravedad y localización de la hemorragia. Puede realizarse tratamiento sintomático adecuado, según sea necesario, como compresión mecánica (por ejemplo: Para la epistaxis grave), hemostasia quirúrgica con procedimientos de control de la hemorragia, reemplazo de líquidos y soporte hemodinámico, hemoderivados (concentrado de eritrocitos o plasma fresco congelado, dependiendo de la anemia o coagulopatía asociada) o plaquetas. Si la hemorragia no puede controlarse por las medidas anteriores, puede considerarse la administración de un agente de reversión procoagulante específico, como concentrado de complejo de protrombina (PCC), concentrado de complejo de protrombina activada (APCC) o factor VIIa recombinante (r-FVIIa). Sin embargo, actualmente hay una experiencia clínica muy limitada con el uso de estos medicamentos en las personas que reciben Rivaroxaban. No se espera que el sulfato de protamina y la vitamina K afecten a la actividad anticoagulante del Rivaroxaban. Hay experiencia limitada con el ácido tranexámico y no hay experiencia con el ácido aminocaproico y la aprotinina en las personas que reciben Rivaroxaban. No hay ni justificación científica para el beneficio, ni experiencia con el hemostático sistémico desmopresina, en personas que reciben Rivaroxaban.
Presentación.
Abaxon 2,5 Comprimidos recubiertos: Envase conteniendo 30 comprimidos recubiertos. Comprimidos redondos, color amarillo claro, codificados Rv en una cara y 2,5 en la otra. Otras presentaciones Abaxon 10 Comprimidos recubiertos: Envase conteniendo 30 comprimidos recubiertos. Abaxon 15 Comprimidos recubiertos: Envase conteniendo 30 comprimidos recubiertos. Abaxon 20 Comprimidos recubiertos: Envase conteniendo 30 comprimidos recubiertos.

